Kontakt Laboratoriemedicin
Mia Sundström
- Telefon:
- 072-223 58 41
- Arb. tel:
- 0920-28 27 54
- E-post:
- mia.e.sundstrom@norrbotten.se
Kerstin Bucht Stenberg
- Telefon:
- 070-624 06 02
- Arb. tel:
- 0920-28 00 97
- E-post:
- kerstin.bucht-stenberg@norrbotten.se
Aron Mörtsell
- Telefon:
- 076-142 67 89
- E-post:
- aron.mortsell@norrbotten.se
Ellinor Henriksson
- Telefon:
- 0923-762 22
- Alt. tel:
- Mobil:0727055202
- E-post:
- ellinor.henriksson@norrbotten.se
Helena Lilja
- Telefon:
- 0920-28 21 64
- E-post:
- helena.lilja@norrbotten.se
Isabella Björkman
- Telefon:
- 076-102 99 50
- E-post:
- isabella.bjorkman@norrbotten.se
Isabelle Ölvebo Labba
- Telefon:
- 0970-190 26
- Alt. tel:
- Mobil:0730718495
- E-post:
- isabelle.olvebo-labba@norrbotten.se
Helena Abrahamsson
- Telefon:
- 076-141 99 24
- Arb. tel:
- 0920-28 26 59
- E-post:
- helena.abrahamsson@norrbotten.se
Sofia Flymalm
- Telefon:
- 0920-28 26 74
- Alt. tel:
- 072-240 33 28
- E-post:
- sofia.flymalm@norrbotten.se
Öppettider
Sunderbyn:
Laboratoriet är bemannat alla dagar, dygnet runt, men med reducerad personalstyrka
efter kl. 16.00.
Gällivare:
Laboratoriet är bemannat 07:00-22:00 alla dagar.
Inlämning av prover senast 1 timme innan stängning.
Kiruna:
Måndag-torsdag 06:45-17:00
Fredag 06:45-18:00
Lördag, söndag och helgdag 06:45-16:00
Inlämning av prover senast 1 timme innan stängning.
Kalix:
Laboratoriet är bemannat 07:00-17:00 alla dagar.
Inlämning av prover senast 1 timme innan stängning.
Piteå:
Laboratoriet är bemannat 07:00-21:30 alla dagar.
Inlämning av prover senast 1 timme innan stängning.
Postadresser
Sunderby sjukhus
Klinisk kemi
Laboratoriemedicin
971 80 Luleå
Gällivare sjukhus
Laboratoriemedicin
Källgatan 14
982 34 Gällivare
Kiruna sjukhus
Laboratoriemedicin
Thulegatan 29
981 31 Kiruna
Kalix sjukhus
Laboratoriemedicin
Skolgatan 1
952 82 Kalix
Piteå sjukhus
Laboratoriemedicin
Box 715
941 28 Piteå
Besöksadresser
Sunderby sjukhus
Laboratoriemedicin
Sjukhusvägen 10
954 42 Södra Sunderbyn
Trapphus D, våning 4
Gällivare sjukhus
Laboratoriemedicin
Källgatan 14
982 34 Gällivare
Kiruna sjukhus
Laboratoriemedicin
Thulegatan 29
981 31 Kiruna
Kalix sjukhus
Laboratoriemedicin
Skolgatan 1
952 82 Kalix
Piteå sjukhus
Laboratoriemedicin
Lasarettsvägen 14
941 50 Piteå
Telefonnummer
Provinlämning: 0920-28 27 06
Läkartelefon 0920-28 27 13
För specifika frågor om analyser enligt laboratorieremissen:
Hematologi: 0920-28 26 94
Koagulation: 0920-28 26 95
Hormoner: 0920-28 27 17
Proteiner: 0920-28 26 97
Gällivare sjukhus
0970-192 35
Kalix sjukhus
0923-761 46
Kiruna sjukhus
0980-730 88
Piteå sjukhus
0911-753 40
Fax
Laboratoriemedicin, Sunderby sjukhus
0920-28 26 88
60 personer; biomedicinska analytiker, ingenjörer, kemister, läkare, undersköterskor och administrativ personal.
Vi har cirka 200 olika analyser, varav många är akut tillgängliga dygnet runt. Laboratoriet är i stor utsträckning automatiserat och datoriserat.
Helena Abrahamsson
- Telefon:
- 076-141 99 24
- Arb. tel:
- 0920-28 26 59
- E-post:
- helena.abrahamsson@norrbotten.se
Elisabet Söderström
- Telefon:
- 0920-28 27 14
- E-post:
- elisabet.soderstrom@norrbotten.se
Fredrik Ödman
- Telefon:
- 0920-28 27 56
- Alt. tel:
- Mobil:0722314666
- E-post:
- fredrik.odman@norrbotten.se
Johanna Johansson
- Telefon:
- 0970-190 53
- Arb. tel:
- 076-116 44 90
- E-post:
- johanna.d.johansson@norrbotten.se
Öppettider
Mån-fre kl 07:15-16:00
Lördag kl 07:30-15:00
Söndag kl 07:30-15:00
Postadress
Klinisk mikrobiologi
Laboratoriemedicin
Sunderby sjukhus
971 80 Luleå
Besöksadress
Laboratoriemedicin
Sunderby sjukhus
971 80 Luleå
Trapphus D, våning 4
Frågor till Mikrobiologen
Provhanteringen
Mån-fre 07.30-16.00
Helgdagar 08.00-15.00
Tel. 0920-28 27 18
För frågor till läkare på plats:
Tel. 0920 – 28 27 40
Helena Lilja
- Telefon:
- 0920-28 21 64
- E-post:
- helena.lilja@norrbotten.se
Minna Ygge
- Telefon:
- 0920-28 27 34
- E-post:
- minna.ygge@norrbotten.se
Hanna Sjöblom
- Telefon:
- 0920-28 29 15
- E-post:
- hanna.sjoblom@norrbotten.se
Pernilla Jatko
- Telefon:
- 0920-28 27 30
- E-post:
- pernilla.jatko@norrbotten.se
Nils Burman
- Telefon:
- 0920-28 27 58
- E-post:
- nils.burman@norrbotten.se
Postadresser
Sunderby sjukhus
Laboratoriemedicin
Transfusionsmedicin
971 80 Luleå
Gällivare sjukhus
Laboratoriemedicin
Transfusionsmedicin
Källgatan 14
982 34 Gällivare
Kiruna sjukhus
Laboratoriemedicin
Transfusionsmedicin
Thulegatan 29
981 31 Kiruna
Kalix sjukhus
Laboratoriemedicin
Transfusionsmedicin
Skolgatan 1
952 82 Kalix
Piteå sjukhus
Laboratoriemedicin
Transfusionsmedicin
Box 715
941 28 Piteå
Besöksadresser
Sunderby sjukhus
Laboratoriemedicin
Transfusionsmedicin
Sjukhusvägen 10
954 42 Södra Sunderbyn
Trapphus D, våning 4
Gällivare sjukhus
Laboratoriemedicin
Transfusionsmedicin
Källgatan 14
982 34 Gällivare
Kiruna sjukhus
Laboratoriemedicin
Transfusionsmedicin
Thulegatan 29
981 31 Kiruna
Kalix sjukhus
Laboratoriemedicin
Transfusionsmedicin
Skolgatan 1
952 82 Kalix
Piteå sjukhus
Laboratoriemedicin
Transfusionsmedicin
Lasarettsvägen 14
941 50 Piteå
Telefonnummer
Transfusionsmedicin
Sunderby sjukhus
0920-28 26 86
Blodcentraler
Gällivare sjukhus
0970-192 39
Kalix sjukhus
0923-761 46
Kiruna sjukhus
0980-730 85
Piteå sjukhus
0911-753 60
Sunderby sjukhus
0920-28 26 86
Laboratorieverksamheten vid Sunderby sjukhus
- har verksamhet dygnet runt
- har länsgemensam blodbank
- utför AB0- och RhD-grupperingar och DAT
- utför BAS-tester och MG-test/förenlighetsprövningar
- utför antikroppsutredningar
- utför fenotypningar
- utför transfusionskomplikationsutredningar
- tillhandahåller blodkomponenter till sjukhusens avdelningar
Laboratorieverksamheten vid länets övriga sjukhus
- har verksamhets dygnet runt med beredskapstjänstgöring jourtid
- har länsgemensam blodbank
- utför akuta AB0- och RhD-grupperingar (DAT ingår på barn under 4 mån)
- utför BAS-tester och MG-test/förenlighetsprövningar
- tillhandahåller blodkomponenter till sjukhusens avdelningar
Blodgivningsverksamheten
- utför tappning av blod- och trombocytgivare
- utför komponentberedning
- Blodgivningsverksamheten arbetar enligt GMP (Good Manufacturing Practice)
Hur säkert är svaret från transfusionsmedicin?
Transfusionsmedicins laborationer besvaras inte med siffervärden och klassas därför som kvalitativa undersökningar, sådana som bygger på identifiering och besvaras med 'positivt/negativt', 'påvisat/ej påvisat', blodgrupp etcetera. Även i denna typ av svar kan det finnas så kallad mätosäkerhet. Eftersom någon egentlig mätning inte utförs föredrar vi dock att tala om säkerheten i våra laborationer.
Kritiska faktorer som påverkar säkerheten är framför allt provtagningen, till exempel provförväxling men också avsaknad av anamnestiska uppgifter till exempel tidigare blodtransfusion och/eller stamcellstransplantation.
Transfusionsmedicin kan, vid förfrågan från beställare, visa vilken variation som föreligger
hos internkontroller samt hur undersökningar kontrolleras och följs upp. De svar som har formen av en klassning, exempelvis blodgruppering, påverkas dock vanligen ej av denna variation.
De största felkällorna är dock de preanalytiska som genereras av, men också kan minimeras av beställaren.
De preanalytiska felen kan delas in i tre grupper:
Identifikation
Transfusion av blodkomponenter innebär risk för feltransfusion som kan ha dödlig utgång.
Socialstyrelsen har därför utfärdat föreskrifter för säker ID-kontroll, SOSFS 2009:29.
Föreskrifterna skall följas, både för provtagning innan och för hantering vid transfusion.
-
Blodmottagarens identitetsuppgifter styrks genom kontroll mot identitetshandling eller identitetsband. Kan sådan kontroll inte göras, be patienten själv uppge personnummer och namn.
-
I samband med provtagningen kontrolleras att uppgifterna på remiss och provrör är
identiska och överensstämmer med patientens identitet. Provtagaren intygar med sin
namnunderskrift på remissen att identitetskontrollen utförts korrekt. -
Utan korrekt identifiering och utan intygande (underskrift) av ID-kontrollen blir
osäkerheten så stor att någon undersökning inte utförs.
För att få full säkerhet bör blodgruppen bestämmas på två oberoende prov innan
patienten ges blod. Detta åstadkoms genom att en blodgruppskontroll utförs på BAS-teströret vid förenlighetsprövning. Av säkerhetsskäl bör blodprov för förenlighetsprövning (BAS-test) vara taget vid annat tillfälle än blodprov för blodgruppering för att kunna upptäcka förväxling. Endast i medicinskt akuta situationer, då akut blodbehov föreligger, får prov för blodgruppering och förenlighetsprövning tas vid samma tillfälle men då ska det vara två som utför identitetskontrollen och intygar ID-kontrollen genom sina underskrifter.
Anamnestiska uppgifter
-
Om uppgifter om blodtransfusion och/eller stamcellstransplantation inte är uppgivna kan tolkningen av patientens blodgrupp bli felaktig.
-
Om uppgift om given så kallad RhD profylax saknas kan en antikroppsundersökning feltolkas och felaktigt råd om uppföljning under graviditet ges.
-
För säker tolkning och rådgivning inom mödravården krävs uppgifter om beräknad tid för förlossning och tidigare graviditeter.
Provet
- Prov för blodgruppsbestämning bör vara högst 5 dygn vid undersökningen – felaktigt negativt resultat kan annars erhållas. Prov för förenlighetsprövning (BAS-test/MG-test) ska avspegla patientens aktuella immunhematologiskt status och får därför vid undersökningen vara högst 3 dygn, provtagningsdagen inräknad – oförenlighet mellan patient och transfusionsblod kan annars inte säkert upptäckas.
- Prov taget ur koppling till dropp kan bli tillblandat med infusionslösning. All sådan spädning kan göra att antikroppar inte upptäcks (till exempel kan en BAS/MG-test bli falskt negativ).
Ibland drabbas patienter av oönskade reaktioner i samband med transfusion. Det är oftast lätta allergiska reaktioner med klåda och urtikaria eller frossa och feber. De senare symtomen kan dock ibland vara uttryck för en mer allvarlig reaktion. Reaktionen kan komma akut, i direkt samband med transfusionen, eller vara fördröjd. Med några undantag saknas specifik behandling och flertalet aktuella terapier är symtomatiska.
Vid transfusionsreaktion:
-
Avbryt omedelbart transfusionen. Låt infartskanylen ligga kvar.
-
Kontrollera patientens allmäntillstånd, andning och cirkulation.
- Kontakta jourhavande eller ansvarig läkare på vårdavdelningen. Notera reaktionen i journalen.
- Kontrollera att:
- patientens identitet stämmer med blodenhetens följesedel
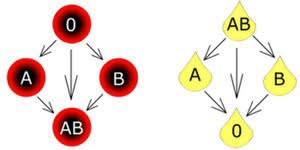
- ABO och RhD grupp på blodenhetens etikett är förenlig med patientens journaluppgift om blodgrupp
Erytrocyter Plasma
- blodenhetens nummer stämmer överens med följesedeln
- vid erytrocyttransfusion att erytrocyter av förenlig typ använts om irreguljära antikroppar mot erytrocyter påvisats hos patienten
5. Transfusionsrapportera blodkomponenten under fliken ”Transfusion med komplikation” i Interinfo, Transfusionsrapportering (.doc).
OBS! När en blodkomponent transfusionsrapporteras med reaktion i Interinfo, blir patienten automatiskt spärrad för BAS-test. Vid behov av ytterligare blod måste patienten MG-testas. Kontakta blodcentralen om patienten behöver ytterligare transfusion innan transfusionskomplikationsutredningen är klar.
6. Informera blodcentralen att transfusionskomplikation har förekommit och meddela om eventuellt blodbehov. OBS! Allvarliga komplikationer samt fel/förväxlingar skall omedelbart rapporteras till Blodcentralen!
7. Fyll i blanketten Rapport vid transfusionskomplikation (.doc), finns under Remisser och blanketter under Laboratoriemedicin. Läs ”Upplysningar” på sida 2 innan rapporten fylls i.
8. Lämna blodenheten/-erna tillsammans med den ifyllda blanketten och eventuellt prov till Blodcentralen (3 stycken 7 ml EDTA-rör).
|
Reaktionstyp |
Symptom |
Orsak |
Behandlingsprincip |
|
Allergisk (lätt) |
Klåda, urtikaria. |
Oftast okänd, ibland antikroppar mot plasmaproteiner. |
Steg 1-4 ovan. Symtomatisk behandling. Ge antihistamin i.v. eventuellt kortikosteroider. Fortsätt transfusionen om symptomen upphört inom 30 min. |
|---|---|---|---|
|
Allergisk (svår) |
Anafylaxi med |
Oftast okänd, ibland |
Steg 1-7 ovan. Behandlas som övrig anafylaxi med |
|
Febril |
Ångest, oro, feber, |
Antikroppar mot |
Steg 1-7 ovan. |
|
Akut hemolytisk |
Ångest, oro, bröst- och ländsmärtor, huvudvärk, andnöd, frossa, feber, chock, blodtrycksfall, röd urin, oförklarlig blödning, hemoglobinemi. |
Intravaskulär hemolys på grund av blodgruppsoförenlighet. Hemolys på grund av sepsis (bakteriekontaminerad blodkomponent) eller |
Steg 1-7 ovan. |
|
TRALI |
Andnöd, ångest, |
Uteslutningsdiagnos, |
Steg 1-7 ovan. |
|
Cirkulations- |
Andnöd, cyanos, |
Hjärtsvikt på grund av för snabb transfusion, |
Steg 1-7 ovan. Syrgas |
|
Hypotension |
Blodtrycksfall under |
Medicinering med |
Steg 1-7 ovan. |
Akuta transfusionsreaktioner
Akut hemolytisk transfusionsreaktion
Detta är en svår reaktion med ländryggssmärtor, chock, frossbrytning, feber och abnorm blödning på grund av DIC. Den allvarliga akuta symptombilden kan följas av hemoglobinemi, hemoglobinuri och njursvikt. Tillståndet kan vara livshotande.Feltransfusion har historiskt varit den vanligaste orsaken till akuta dödsfall i samband med transfusion men är nu mindre vanligt i Sverige. Enligt statistik från BIS (Blodövervakning I Sverige) var incidensen av hemolytisk transfusionsreaktion ca 1/100 000 transfusioner åren 2017-2019. Under samma tidsperiod finns inga rapporter om dödsfall relaterade till detta. Då denna reaktion nästan uteslutande beror på att man förväxlat blodenheter eller patienter borde den helt kunna undvikas.
Allergisk transfusionsreaktion
Lätt reaktion: Klåda och urticaria utan ytterligare symtom beror ofta på allergisk reaktion mot plasmaproteiner. Lätta symtom utreds vanligtvis inte. Tillförlitlig data kring incidens saknas då tillståndet troligen är underrapporterat.
Svår reaktion: Mer uttalade symtom med frossa, feber, blodtrycksfall, ångest, tachycardi och anafylaxi. Anafylaktisk reaktion kan i ovanliga fall bero på IgA-brist med anti-IgA i patientens plasma. Anafylaktiska reaktioner ska alltid utredas.Incidens: 2,5/100 000 transfusioner i Sverige (BIS-statistik).
Febril transfusionsreaktion
Patienten reagerar med frossa och/eller tempstegring. Uteslut sepsis. Orsak: mottagaren har antikroppar som reagerar med leukocyter i det tillförda blodet. I allmänhet ofarligt men feber kan vara del av en mer allvarlig reaktion. Det saknas säkra uppgifter kring aktuell incidens i Sverige. Enligt BIS-statistik ca 3/100 000 transfusioner men enbart uttalad temperaturstegring har rapporterats. Tillståndet är mindre vanligt sedan generell leukocytreducering infördes.
Septisk chock
Mikrobiell kontamination av blodkomponenter (störst risk för trombocytkoncentrat) kan medföra allvarliga, akuta symtom beroende på bakteriemi och toxiska effekter.
LUNGKOMPLIKATIONER
Olika lungkomplikationer där patienten drabbas av dyspné och sänkt saturation är tillsammans med anafylaxi de vanligaste orsakerna till akut moralitet i samband med transfusion. De två dominerande tillstånden är TRALI och TACO.
TRALI
Transfusionsrelaterad akut lungskada (Transfusion related acute lung injury) kan misstänkas om patienten reagerar under eller inom 6 timmar efter transfusion med andnöd, sänkt syrgassaturation och ofta även blodtrycksfall. Bilaterala infiltrat ses vid lungröntgen. Diagnosen kan vara svår att ställa i det akuta förloppet där symptomatisk behandling är viktigast. Flera orsaksmekanismer finns troligen varav lymfocyt- eller granulocytantikroppar i givarplasma som aktiverar neutrofiler hos mottagaren är en.
TACO
Transfusion Associated Circulatory Overload – övervätskning. Kan ge tecken på hjärtsvikt/lungödem. Orsak kan vara felaktig indikation för transfusion, ge symptomatisk behandling.
Fördröjda transfusionsreaktioner
Fördröjd hemolytisk transfusionsreaktion
Nytillkommen erytrocytimmunisering ger ofta lätt symptombild som kan förbises, kanske noteras bara en lätt sänkning av Hb. Laboratoriemässigt ses tillkomst av positiv BAS-test och DAT samt ev hemolystecken (sänkt haptoglobin, bilirubinstegring). Någon tillförlitlig incidens saknas. Tillståndet är sannolikt inte ovanligt utan underrapporterat. Det finns även risk att det felaktigt diagnostiseras som autoimmun hemolytisk anemi.
Posttransfusionspurpura, PTP
En ovanlig blödningskomplikation som uppstår några dagar eller veckor efter transfusion. Orsaken förmodas vara antigen-antikroppsreaktion som startas av transfusionen. Specifik behandling i form av IVIG ger gynnsam prognos.
Transfusionsöverförd blodsmitta (virusöverföring)
Primärinfektionens symptombild kan vara diskret och svår att relatera till transfusionen. Tidpunkten beror på smittämnets normala inkubationstid och smittdosen. Diagnos sker oftast via look-back när blodgivare serokonverterat. Incidens: Hepatit B respektive Hepatit C 0,05/100 000 transfusioner i Sverige (sedan 2004 finns 1 fall (Hepatit B) respektive 2 fall (Hepatit C) rapporterade), inget fall av HIV-överföring sedan 1985 i Sverige.
Helena Abrahamsson
- Telefon:
- 076-141 99 24
- Arb. tel:
- 0920-28 26 59
- E-post:
- helena.abrahamsson@norrbotten.se
Magnus Nordström
E-post: magnus.nordstrom@regionvasterbotten.se
- Telefon:
- Mobil:0706922072
Öppettider
Laboratorium: mån-fre 07:30-16:00
Obduktion/bårhus: mån-fre 08:00-16:00
Postadress
Klinisk patologi/cytologi
Sunderby sjukhus
971 80 LULEÅ
Besöksadress
Laboratoriemedicin
Sunderby sjukhus
971 80 Luleå
Trapphus D, våning 4
Telefonlista
MDK: 0920-28 26 71/28 26 72
Fryssnitt (förfrågningar/beställningar): 0920-28 26 71/28 26 72
Förfrågningar, provsvar, histopatologi/cytologi: 0920-28 26 71/28 26 72
Cytodiganostiker: 0920- 28 26 60
Obduktion/bårhus: 0920-28 26 55
Exp. för gynekologisk cellprovskontroll: 0920-28 27 52
Patologi - klinisk patologi
På laboratoriet för klinisk patologi undersöks vävnadsprover, exempelvis biopsier, operation- och obduktionsmaterial.
Med histopatologisk teknik (preparering, färgning) framställs material för mikroskopisk undersökning.
Patologen utför en makroskopisk och mikroskopisk bedömning av vävnadspreparatens normala eller avvikande morfologi. Denna undersökning är till grund för att klarlägga sjukdomars uppkomst eller annan förändring av den normala vävnadsstrukturen.
Cytologi - klinisk cytologi
Cytologisk undersökningsteknik gör det möjligt att få en diagnostisk information på ett material, som erhållits på ett för patienten oftast enkelt och smärtfritt sätt. Cytologlaboratoriet omhändertar kroppsvätskor och färdiga cellutstryk, som efter preparering och färgning diagnostiseras i mikroskop av cytodiagnostiker och cytologläkare.
För optimal bedömning av proverna är det viktigt att provtagningen sker på ett korrekt sätt.
Är du osäker? Läs igenom provtagningsanvisningarna eller kontakta laboratoriet.
Cytologen ansvarar för diagnostiken av vaginalcytologiska prover i samband med den gynekologiska cellprovskontrollen.
Bårhuset
I bårhuset förvaras i första hand avlidna inom Sunderby sjukhus.
Visningsrum finns. Besök/visning sker efter överenskommelse.
Kerstin Bucht Stenberg
- Telefon:
- 070-624 06 02
- Arb. tel:
- 0920-28 00 97
- E-post:
- kerstin.bucht-stenberg@norrbotten.se
Aron Mörtsell
- Telefon:
- 076-142 67 89
- E-post:
- aron.mortsell@norrbotten.se
Ida Rydén
- Telefon:
- 0920-28 26 71
- Alt. tel:
- 0920-28 26 72
- E-post:
- ida.ryden@norrbotten.se
Björn Wihlén
- Telefon:
- 0920-28 36 85
- E-post:
- bjorn.wihlen@norrbotten.se
Patrick Joost
- Telefon:
- 0920-28 26 60
- Arb. tel:
- 076-137 94 24
- E-post:
- patrick.joost@norrbotten.se
Vilka är vi
Ackrediterad verksamhet vid Laboratoriemedicin utgörs av klinisk kemi och transfusionsmedicin, klinisk mikrobiologi och klinisk patologi/cytologi vid sjukhusen i Sunderbyn, Gällivare, Kiruna, Kalix och Piteå.
Kvalitetsarbete
Laboratorieverksamheten vid Sunderby sjukhus har varit ackrediterad alltsedan år 2000 av ackrediteringsorganet Swedac. Under år 2024 utökades ackrediteringen till att omfatta laboratorierna vid sjukhusen i Piteå, Kalix, Gällivare och Kiruna, då klinisk mikrobiologi, klinisk kemi och transfusionsmedicin på samtliga orter ackrediterades enligt ISO/IEC 17025:2018.
Under år 2025 skedde ett byte till den medicinska kvalitetsstandarden, ISO 15189:2022. Som resultat av Swedacs inspektion godkändes även ansökan om ackreditering av laboratoriet för klinisk patologi/cytologi vid Sunderby sjukhus enligt samma kvalitetsstandard.
Ackreditering innebär en formell bekräftelse på att vi uppfyller högt ställda krav på analyskvalitet, teknisk kvalitet och organisation, samt att vi kontinuerligt arbetar med att säkra och förbättra verksamheten.
Kvalitetssäkring
En säker och effektiv laboratoriediagnostisk verksamhet är en betydelsefull komponent i vårdkedjan. Laboratoriemedicin i Region Norrbotten arbetar med etablerade kvalitetsverktyg som möjliggör struktur, uppföljning och utveckling.