Hitta på sidan
Hallux rigidus
Nationellt kliniskt kunskapsstöd med regionala tillägg.
Diagnoskoder saknas
Diagnoskoder saknas
För närvarande är diagnoskoderna inte tillgängliga.
Omfattning av kunskapsstödet
Kunskapsstödet behandlar omhändertagande av hallux rigidus inom primärvård och specialiserad vård (ortopedi) samt rehabilitering.
Om hälsotillståndet
Definition
Hallux rigidus kännetecknas av smärta och nedsatt rörlighet i stortåns grundled. Symtomen förekommer ofta bilateralt och genesen är multifaktoriell.
Hallux limitus är en variant av hallux rigidus med begränsad rörlighet där artrosförändringar saknas i leden.
Klassifikation
|
Grad |
Undersökningsfynd |
Röntgen |
|
0 |
Dorsalextension 40–60° |
Normal |
|
1 |
Låggradig smärta, dorsalextension 30–40° |
Dorsala osteofyter, normal ledspringa |
|
2 |
Måttlig smärta, dorsalextension 10–30° |
Osteofyter, minskad ledspringa (< 50 %) |
|
3 |
Svår smärta, rörlighet < 10° |
Osteofyter, minskad ledspringa (> 50 %) |
|
4 |
Svår smärta, stel led |
Oblitererad led |
[1][2]
Orsaker
Orsaken till hallux rigidus är huvudsakligen artros i stortåns grundled. [3][4][5]
Riskfaktorer
Hallux rigidus kan uppstå som en komplikation till hallux valgus eller som en komplikation efter trauma. Andra riskfaktorer för att utveckla hallux rigidus är hereditet, kvinnligt kön och artritsjukdomar så som reumatoid artrit och giktartrit.
Utredning
Symtom
Symtom från stortåns grundled som talar för hallux rigidus är [6][7]
- stelhet och nedsatt rörlighet
- smärta vid belastning och rörelse
- tryckbesvär från skor
- ändrat gångmönster till följd av stelhet och smärta
- vilovärk
- distalt känselbortfall.
Status
Typiska statusfynd är:
- inskränkt rörlighet i stortåns grundled (särskilt dorsalextension)
- svullnad och ömhet runt stortåns grundled
- benig uppdrivning dorsalt över stortåleden.
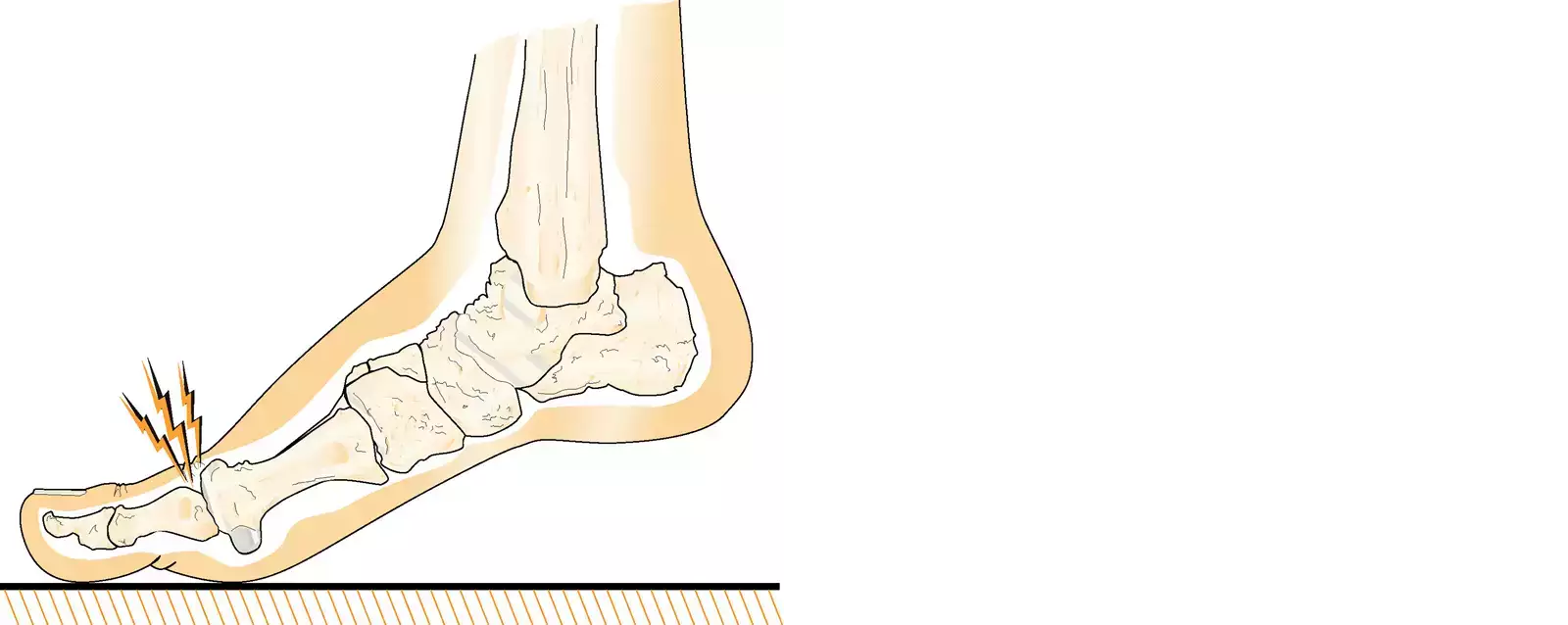
Handläggning vid utredning
Diagnosen hallux rigidus ställs i de flesta fall kliniskt. Bilddiagnos kan ibland behövas för att verifiera diagnosen.
Undersökningar
Bilddiagnostik
Belastade röntgenbilder av fot i standardprojektioner frontalt och från sidan rekommenderas om röntgen är indicerad.
MR eller DT kan i vissa fall behövas inför operation.
Differentialdiagnoser
Tillstånd med liknande symtom:
- reumatoid artrit
- septisk artrit
- psoriasisartrit
- gikt
- ledkapselskada efter trauma mot stortån – turf toe
- hallux valgus
- sesambensmärta.
Behandling
Handläggning vid behandling
Behandling utgörs i första hand av egenvård och smärtlindring vid behov.
Om patienten fortfarande har smärta trots egenvård bör kontakt tas med:
- ortopedteknisk mottagning för bedömning av ortopedtekniskt hjälpmedel
- fysioterapeut för hjälp med anpassad träning.
Om ovanstående behandlingar inte ger tillräcklig lindring för patientens besvär eller vid progress ta ställning till remiss till ortoped.
Egenvård
Patienten bör använda stadiga och rymliga skor med rullsula (så kallade ”walkingskor”) [8][9] som finns att köpa i handeln.
Behandlingsval
Läkemedelsbehandling
Vid uttalad smärta kan smärtlindring övervägas med nedanstående läkemedel. Dessa kan intas var för sig eller vid behov kombineras.
- paracetamol
- COX-hämmare.
Fysioterapi
Behandlingsrekommendationerna baseras på klinisk erfarenhet, då det finns begränsat vetenskapligt underlag för fysioterapeutisk behandling [10].
Nedanstående behandlingar kan lindra besvär:
- isometrisk styrketräning av stortåns flexorer
- excentrisk och koncentrisk träning av stortåledens flexorer
- töjning av gastrocnemius och eventuellt hamstring
- optimering i rekrytering av foten och underbenets muskler
- mobilisering av sesambenen under stortåleden [9]
- mobilisering och traktion av metatarsalfalang I (MTP I).
Behandlingen bör individanpassas. Styrketräning av stortåns korta böjsenor kan vara smärtsam och tolereras inte alltid. Andra behandlingsmetoder bör då övervägas [11].
Kirurgisk behandling
Ställningstagande till kirurgisk behandling, inklusive eventuell operation, bör utföras av ortoped med dokumenterat fördjupad kompetens inom fot- och fotledskirurgi.
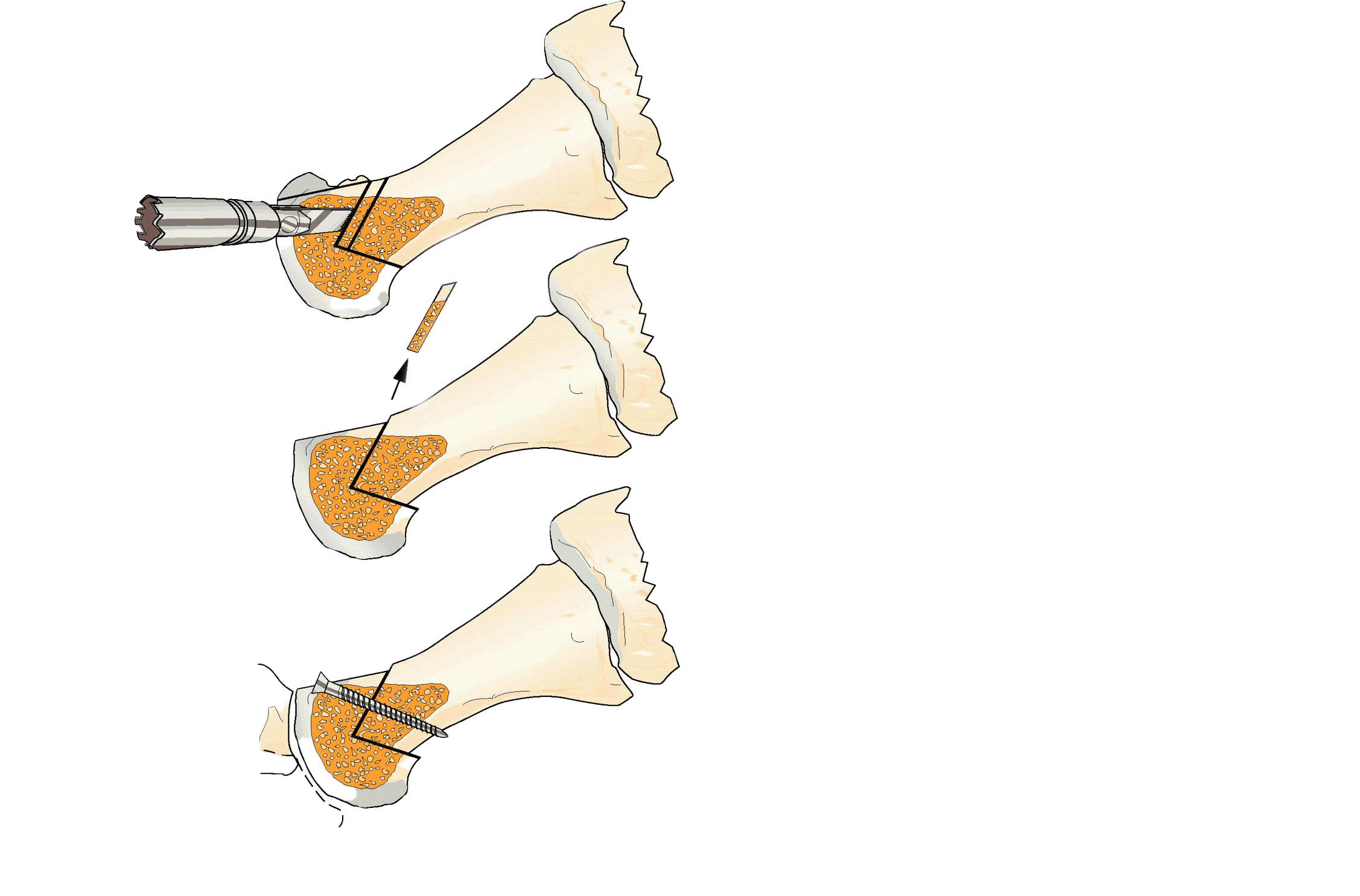
När kirurgisk behandling är indicerad rekommenderas tre operationsmetoder beroende på grad av artros, patientens besvär och individuella behov [12][13]
- cheilektomi [14][15]
- förkortningsosteotomi
- artrodes av stortåleden.
Tabell 2. Val av operationsmetod
|
Metod |
Innebär |
Rekommenderas utifrån Hallux rigidus klassifikation |
|
Cheilektomi |
Mobilisering av leden genom rensning av ledkapsel och borttagning av osteofyter runt leden |
≤ Grad 3. |
|
Förkortnings-osteotomi |
En variant av chevron osteotomi (Youngswick) där metatarsalbenet förkortas. Fixering med skruvar. Utförs vanligtvis tillsammans med mobilisering av leden och borttagning av osteofyter. |
≤ Grad 3. |
|
Artrodes (20)(21)(22)(23) |
Leden stelopereras i lätt extension och valgusposition och kan fixeras antingen med skruvar eller med en kombination av platta och skruvar. |
Grad 4, i vissa fall även för lägre grad. |
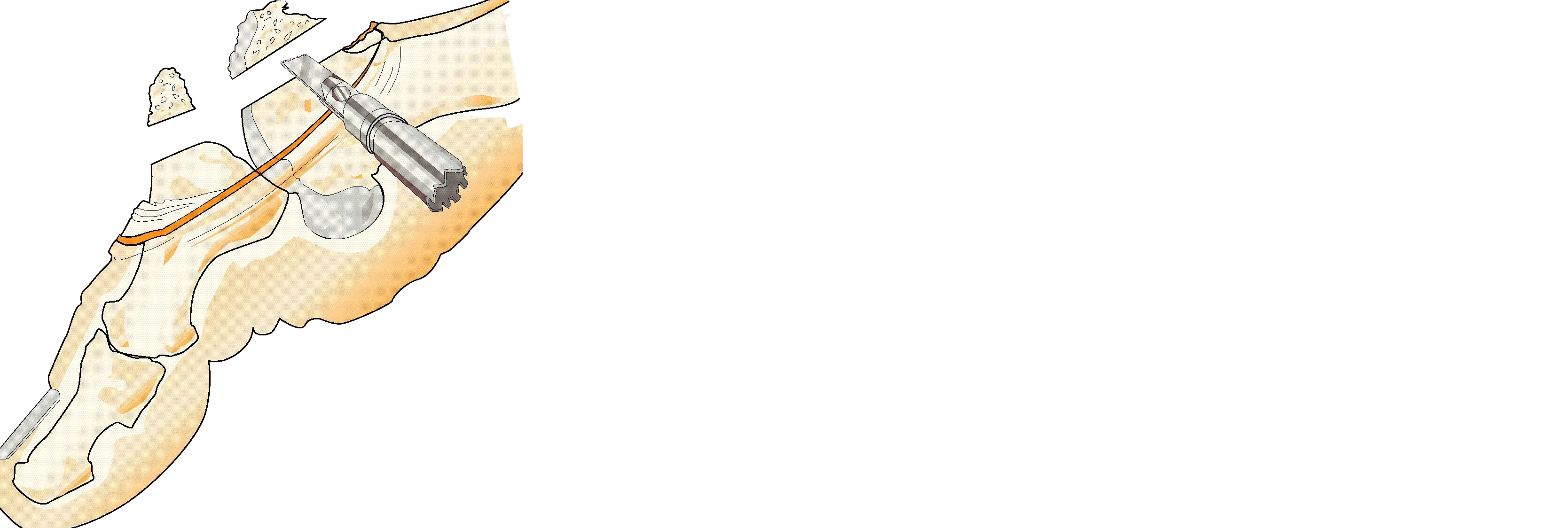


Rehabilitering
Postoperativ behandling
Behandlingsval varierar beroende på vilken operationsmetod som använts.
Tabell 3. Restriktioner efter operation
|
Operationsmetod |
Postoperativ behandling |
|
Cheilectomi |
Full belastning tillåts och tidig rörelseträning. |
|
Förkortningsosteotomi |
Behandlingssko under 6 veckor, vilket möjliggör belastning. (24) Rörelseträning bör inledas tidigt. |
|
Artrodes |
Behandlingssko alternativt gipsskena i 6–8 veckor med full belastning. Val av fixationsmetod påverkar immobiliseringstiden. Vid stabil plattfixation är immobiliseringstiden kortare. (25) (26) (27) |
Fysioterapi postoperativt
Efter operationen kan patienten behöva fysioterapi för att återfå ett normalt gångmönster och förbättra balansen samt beroende på operationstyp, öka stortåns rörlighet. Ge råd om kompressionsbehandling.
Efter operationen får patienten råd om:
- högläge av foten och aktiv svullnadsprofylax
- rörelseträning enligt framfot postoperativt träningsprogram
- allmän fysisk träning, till exempel cykling i stället för promenader
- belastnings- och rörelserestriktioner utifrån ingrepp.
Bilaga 3 – Träningsprogram efter framfotskirurgi
Komplikationer
Följande komplikationer efter kirurgisk behandling kan förekomma [28]
- sårinfektion
- osteit
- pseudartros
- felaktigt ställd stortå efter artrodes.
Försäkringsmedicin och intyg
Sjukskrivning
Uppföljning av kirurgisk behandling sker av specialiserade vården i Nationella kvalitetsregistret Riksfot.
Riksfot, Svenska fotkirurgiska registret
Patientmedverkan och kommunikation
Stöd och information för patient och närstående
Relaterad information
Nationella rekommendationer, Svenska fotkirurgiska sällskapet
1. Beeson P, Phillips C, Corr S, Ribbans W. Classification systems for hallux rigidus: a review of the literature. Foot Ankle Int. Apr 2008;29(4):407-14
2. Coughlin MJ, Salzmann CL, Mann RA (2013) Mann´s surgery of the foot and ankle Elsevier Philadelphia Mosby
3. Menz HB, Roddy E, Marshall M, et al. Demographic and clinical factors associated with radiographic severity of first metatarsophalangeal joint osteoarthritis: cross-sectional findings from the Clinical Assessment Study of the Foot. Osteoarthritis Cartilage. Jan 2015;23(1):77-82
4. Miana, A et al. Gait and Balance Biomechanical Characteristics of Patients with Grades III and IV Hallux Rigidus. Journal of Foot & Ankle Surgery 2022; 61(3): 452-455
5. Senga, Y. et al. Prevalence of and risk factors for hallux rigidus: a cross-sectional study in Japan. BMC musculoskeletal disorders; 2021: 22(1): 1-7
6. Hamid KS, Parekh SG. Clinical Presentation and Management of Hallux Rigidus. Foot Ankle Clin 2015; 20: 391–9
7. Ho B, Baumhauer J. Hallux rigidus. EFORT Open Rev. Jan 2017;2(1):13-20
8. Frecklington M, Dalbeth N, McNair P, Gow P, Williams A, Carroll M, Rome K. Footwear interventions for foot pain, function, impairment and disability for people with foot and ankle arthritis: A literature review. Semin Arthritis Rheum. 2018 Jun;47(6):814-824. doi: 10.1016/j.semarthrit.2017.10.017. Epub 2017 Nov 3. PMID: 29174793.Kon Kam King, C., et al., Comprehensive Review of Non-Operative Management of Hallux Rigidus. Cureus, 2017. 9(1): p. e987
9. FYSS-kapitel om artros. Fysisk aktivitet vid artros. Internet [citerad 2024-04-22] Tillgängligt från: pdf (fyss.se)
10. Shamus J, Shamus E, Nacken Gugel R, Brucker BS, Skaruppa C. The effect of sesamoid mobilization, flexor hallucis strengthening, and gait training on reducing pain and restoring function in individuals with hallux limitus: a clinical trial. J Orthop Sports Phys Ther. 2004;34(7):368
11. Galois L, Hemmer J, Ray V, Sirveaux F. Surgical options for hallux rigidus: state of the art and review of the literature. Eur J Orthop Surg Traumatol 2020; 30: 57-65
12. Cöster MC, Cöster ME, Montgomery F. Hallux rigidus - Osteoarthritis of the first MTP-joint. Surgical and patient-reported results from Swefoot. Foot Ankle Surg. 2021 Jul;27(5):555-558. doi: 10.1016/j.fas.2020.07.008. Epub 2020 Jul 21. PMID: 32859495
13. Cullen B, Stern AL, Weinraub G. Rate of Revision After Cheilectomy Versus Decompression Osteotomy in Early-Stage Hallux Rigidus. J Foot Ankle Surg. 2017; 56(3):586-8
14. Sidon E, Rogero R, Bell T et al. Long-term Follow-up of Cheilectomy for Treatment of Hallux Rigidus. Foot Ankle Int 2019; 40:10 1114-21
15. Slullitel G, Lopez V, Calvi JP et al. Youngswick osteotomy for treatment of moderate hallux rigidus: Thirteen years without arthrodesis. Foot Ankle Surg. 2020; 26(8): 890–4
16. Coster ME, Montgomery F, Coster MC. Patient-reported outcomes of joint-preserving surgery for moderate hallux rigidus: a 1-year follow-up of 296 patients from Swefoot. Acta Orthop. Feb 2021;92(1):109–113
17. Shields J et al. Cheilectomy with Decompression Osteotomy for Treatment of Hallux Limitus and Rigidus: A Retrospective Study With 5-Year Outcomes. J foot and ankle surg: official publication of the American College of Foot and Ankle Surgeons 2023; 62(2): 282-285
18. Casais, I et al. Shortening first metatarsal osteotomies for hallux rigidus – Is there a place for them? A systematic review. Foot and Ankle Surgery 2023; 29(1): 9-14
19. Claassen L, Plaass C, Pastor MF, et al. First Metatarsophalangeal Joint Arthrodesis: A Retrospective Comparison of Crossed screws, Locking and Non-Locking Plate Fixation with Lag Screw. Arch Bone Jt Surg. Jul 2017;5(4):221–225
20. Kang YS, Bridgen A. First metatarsophalangeal joint arthrodesis/fusion: a systematic review of modern fixation techniques. J Foot Ankle Res. Apr 26 2022;15(1):30
21. West T. A. et al. Crossed Screw Fixation Versus Dorsal Plating for First Metatarsophalangeal Joint Arthrodesis: A Retrospective Cohort Study. The J of foot and ankle surg: official publication of the American College of Foot and Ankle Surgeons 2022; 61(1): 32-36
22. Cöster MC, Osbeck I, et al. Baseline and 1-Year Follow-Up Data of Patients with End-Stage Hallux Rigidus Treated with an Arthrodesis Reported to Swefoot, Medical Research Archives 2023 11(6)
23. Fussenich, W., et al., Non-union incidence of different joint preparation types, joint fixation techniques, and postoperative weightbearing protocols for arthrodesis of the first metatarsophalangeal joint in moderate-to-severe hallux valgus: a systematic review. EFORT open reviews, 2023. 8(3): p. 101–109
24. Abben KW, Sorensen MD, Waverly BJ. Immediate Weightbearing After First Metatarsophalangeal Joint Arthrodesis with Screw and Locking Plate Fixation: A Short-Term Review. J Foot Ankle Surg. 2018 Jul-Aug;57(4):771-775. doi: 10.1053/j.jfas.2018.02.011. Epub 2018 May 8. PMID: 29752219
25. Crowell A, Van JC, Meyr AJ. Early Weight-Bearing After Arthrodesis of the First Metatarsal-Phalangeal Joint: A Systematic Review of the Incidence of Non-Union. J Foot Ankle Surg. 2018 Nov-Dec;57(6):1200-1203. doi: 10.1053/j.jfas.2018.05.012. Epub 2018 Sep 7. PMID: 30201557
26. Patel S, Garg P, Fazal MA, Ray PS. First Metatarsophalangeal Joint Arthrodesis Using an Intraosseous Post and Lag Screw with Immediate Bearing of Weight. J Foot Ankle Surg. 2019 Nov;58(6):1091-1094. doi: 10.1053/j.jfas.2019.01.006. PMID: 31679663
27. Lunati M.et al. Complications Associated with the Surgical Management of Hallux Rigidus.” The Orthopedic clinics of North America 2021; 52(3): 291-296
28. Grimm, M. P. D. and T. A. Irwin Complications of Hallux Rigidus Surgery. Foot and ankle clinics 2022; 27(2): 253–269