Hitta på sidan
Reumatoid artrit - etablerad
Nationellt vårdförlopp med regionala tillägg.
Omfattning av kunskapsstödet
Vårdförloppet inleds då en person har haft diagnosen reumatoid artrit minst ett år och avslutas när patienten inte längre bedöms vara i behov av reumatologisk specialiserad vård.
Vårdförloppet avser vuxna.
Vårdförloppet omfattar kontinuerlig vård och uppföljning inom reumatologisk specialiserad vård och rehabilitering.
En fullständig beskrivning av kriterier för omfattningen finns under rubriken Ingång och utgång.
Vårdnivå och samverkan
Uppföljning och behandling av patienter inom vårdförlopp RA ska ske inom reumatologisk specialiserad vård.[1]
Vanligtvis sker uppföljningen i reumatologisk öppen vård, men för de fåtal patienter som får extraartikulära manifestationer, infektioner och biverkningar som kräver omfattande utredning och behandling kan det ske i sluten vård.
Relaterade kunskapsstöd
Det finns sedan tidigare ett vårdförlopp som omfattar utredande och behandlande åtgärder från att det finns en välgrundad misstanke om RA tills att patienten har haft diagnosen i ett år.
Nationellt kliniskt kunskapsstöd:
Om hälsotillståndet
Beskrivning av förkortningar i vårdförloppet:
Definition
Reumatoid artrit (RA) är en kronisk inflammatorisk sjukdom.
Förekomst
RA förekommer hos ungefär 0,6 procent av befolkningen med en årlig incidens hos vuxna över 18 år på runt 40 per 100 000 invånare. De flesta som får diagnosen RA insjuknar mellan 50 och 70 års ålder. [2]
Kvinnor insjuknar i RA ungefär tre gånger så ofta som män.
Orsaker
Orsaken till uppkomsten av RA är en kombination av genetisk predisposition, omgivningsfaktorer och okända faktorer. [3]
Riskfaktorer
Rökning är den viktigaste påverkbara riskfaktorn för att utveckla RA och rökning är också associerad med en mer allvarlig sjukdom och sämre effekt av antireumatiska läkemedel. [4][5][6][7][8]
Samsjuklighet
På gruppnivå finns det, hos patienter med RA, en ökad risk för flera olika sjukdomar, till exempel hjärt-kärlsjukdomar, vilket i sin tur kan leda till för tidig död. [9] [10]
Sjukdomsförlopp
Prognosen vid RA varierar mellan olika patienter men är oftast god vid tidig och väl fungerande behandling. [11]
Behandling av RA bör ges enligt principen ”treat-to-target”, vilket innebär att läkaren och patienten vid varje kontakt justerar den medicinska behandlingen om inte målet, som läkare och patient satt upp tillsammans, är uppnått. Det innebär också att en tät monitorering av patientens symtom med planerade uppföljningar behöver göras om målet inte är uppnått. [12][1]
Hos en mycket liten del av patienterna går sjukdomen efter ett antal år i kvarstående remission utan behandling och för vissa av dessa kan då uppföljning i primärvården övervägas.
En del patienter bibehåller intakt funktionsförmåga, men vissa får med tiden någon form av funktionsnedsättning.
Trots effektiv inflammationsdämpande och antireumatisk behandling har en del patienter kvarstående smärtor i leder och muskler. [13][14]
Patienten bör få omvårdnadsinsatser och rehabiliteringsinsatser utifrån behov. Dessa insatser kan bestå av enskilda åtgärder eller en samlad insats från ett multiprofessionellt team bestående av sjuksköterska, fysioterapeut, arbetsterapeut och kurator. Insatserna kan omfatta stöd för hälsosamma levnadsvanor, fysisk aktivitet, anpassad strukturerad träning, icke farmakologisk smärtbehandling, hjälpmedel och samtalsstöd. [15][16][17][18][19][20][21][22]
Behov av sjukskrivning bedöms individuellt och kan vara aktuellt under hela sjukdomsförloppet, framför allt vid debut och vid skov, i väntan på effekt av påbörjad eller förändrad medicinering. Långsiktiga följder av sjukdomen eller samsjuklighet kan också leda till behov av sjukskrivning. [23][24]
Inför planerad graviditet kan behandlingen behöva justeras hos både män och kvinnor. Kvinnor behöver dessutom särskild monitorering under och efter graviditet. [25][26]
Komplikationer
Obehandlad sjukdom kan leda till ledskador, funktionsnedsättning och för tidig död. [27]
Hos en del uppstår, trots adekvat behandling, ledskador som leder till mer uttalad aktivitetsbegränsning.
En liten andel patienter drabbas av svåra komplikationer till följd av sjukdomen eller allvarliga biverkningar av behandlingen. [28]
Ingång och utgång
Ingång i vårdförloppet
Ingång i vårdförloppet sker vid diagnostiserad reumatoid artrit sedan minst ett år.
Vårdförloppet gäller både patienter som haft sin första årsuppföljning enligt vårdförloppet för nydiagnostiserad RA och patienter som har diagnostiserad RA sedan tidigare.
Ingång för patienter som har diagnostiserad RA sedan tidigare kommer att ske löpande i samband med kontinuerlig uppföljning.
Utgång ur vårdförloppet
Utgång ur påbörjat vårdförlopp sker om patienten inte längre bedöms vara i behov av reumatologisk specialiserad vård.
Flödesschema och åtgärder
Introduktion
De beskrivna åtgärderna kan ibland samordnas och behöver då inte representera enskilda vårdkontakter. Vissa åtgärder kan kräva mer än en vårdkontakt.
Alla beskrivna åtgärder som ska utföras av läkare innebär att läkaren ska ha specialistkompetens i reumatologi eller vara läkare under utbildning med handledning av specialistläkare i reumatologi.
Alla beskrivna åtgärder som ska, eller kan, utföras av sjuksköterska bör utföras av sjuksköterska med reumatologisk kompetens.
Vårdpersonalens besöksdata och patientens egna hälsodata utgör en grund för bedömning och uppföljning av den reumatologiska behandlingen. I samtliga åtgärdsblock ska vårdpersonalen föra dialog med patienten om aktuell status samt fortsatt behandling och uppföljning.
Övergripande flödesschema
Flödesschemat nedan är en grafisk översikt av ett övergripande flödesschema då vårdförloppet omfattar flera delvårdförlopp. En patient som tillhör målgruppen för vårdförloppet ska, beroende på sjukdomsaktivitet, alltid vårdas enligt ett av förloppen ”Lågaktiv sjukdom” eller ”Aktiv sjukdom”.
Ytterligare åtgärder som vid behov kan aktiveras och ske parallellt är beskrivna som ”Förebyggande/rehabiliterande åtgärder” och ”Åtgärder vid graviditet”. De olika delvårdförloppen är detaljerat illustrerade i anslutning till respektive åtgärdsbeskrivning där även de åtgärder som ingår i vårdförloppet beskrivs i text.
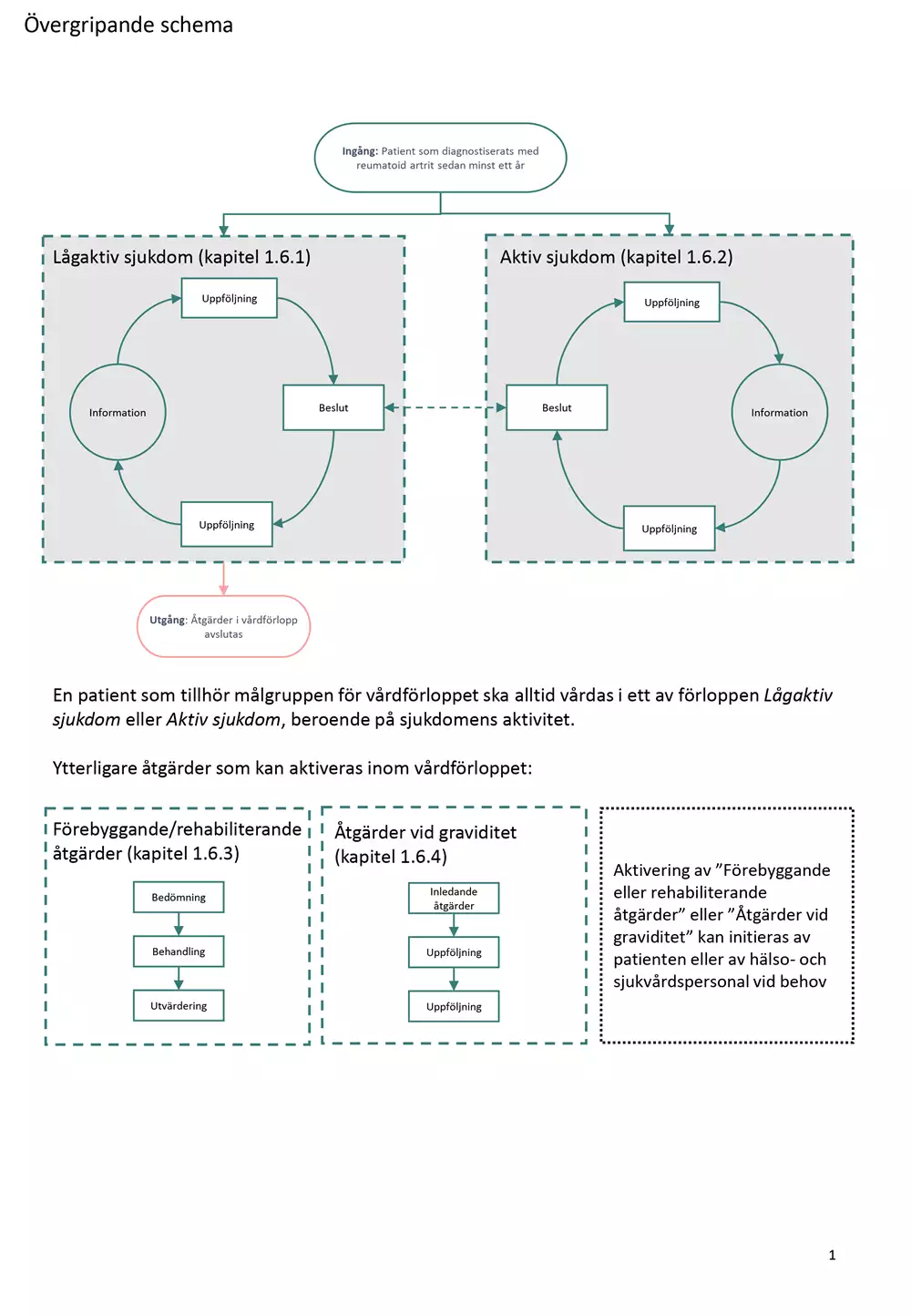
Lågaktiv sjukdom
Låg sjukdomsaktivitet eller remission är målet med behandlingen vid reumatoid artrit, eftersom låg sjukdomsaktivitet minskar risken för framtida funktionsnedsättningar, extraartikulära manifestationer och sekundär samsjuklighet. [29][30][31][32]
Låg sjukdomsaktivitet är i vårdförloppet definierat som Disease Avtivity Score i 28 leder (DAS28) < 3,2 och klinisk remission som DAS28 < 2,6. [33]
Alternativa och också validerade instrument är Clinical Disease Activity Index (CDAI) och Simple Disease Activity Index (SDAI) vilket är detsamma som CDAI inklusive CRP. I dessa bedömningar definieras låg sjukdomsaktivitet som ≤ 10 respektive ≤ 11 och remission som ≤ 2,8 respektive ≤ 3,3. [34][35]
Svagheter finns med alla ovan beskrivna mått, varför även läkarens övergripande skattning bör vägas in vid bedömning av sjukdomsaktivitet. I vårdförloppet anges ”VAS läkares bedömning av sjukdomsaktivitet” vilket är den benämning som används i Svensk Reumatologis Kvalitetsregister. [36]
Behandlingsmålet ska vara individanpassat och justeras vid behov i överenskommelse med patienten.
Uppföljning med fysiska läkarbesök bör erbjudas vartannat år. Däremellan bör minst en kontakt erbjudas så att patienten har någon form av uppföljning varje år. [1]
Uppföljning mellan de fysiska läkarbesöken kan ske på olika sätt. Det kan vara uppföljning i form av fysiskt besök hos läkare eller sjuksköterska eller distanskontakt med läkare eller sjuksköterska utifrån patientens behov och läkarens bedömning.
Uppföljning kan också ske parallellt av, eller tillsammans med, till exempel fysioterapeut och arbetsterapeut utifrån patientens behov se "Förebyggande och rehabiliterande åtgärder".
Flödesschema för lågaktiv sjukdom
Flödesschemat är en grafisk översikt av åtgärder i vårdförloppet vid låg sjukdomsaktivitet. Beskrivning av åtgärderna i text finns i åtgärdsbeskrivningen i nästföljande avsnitt.
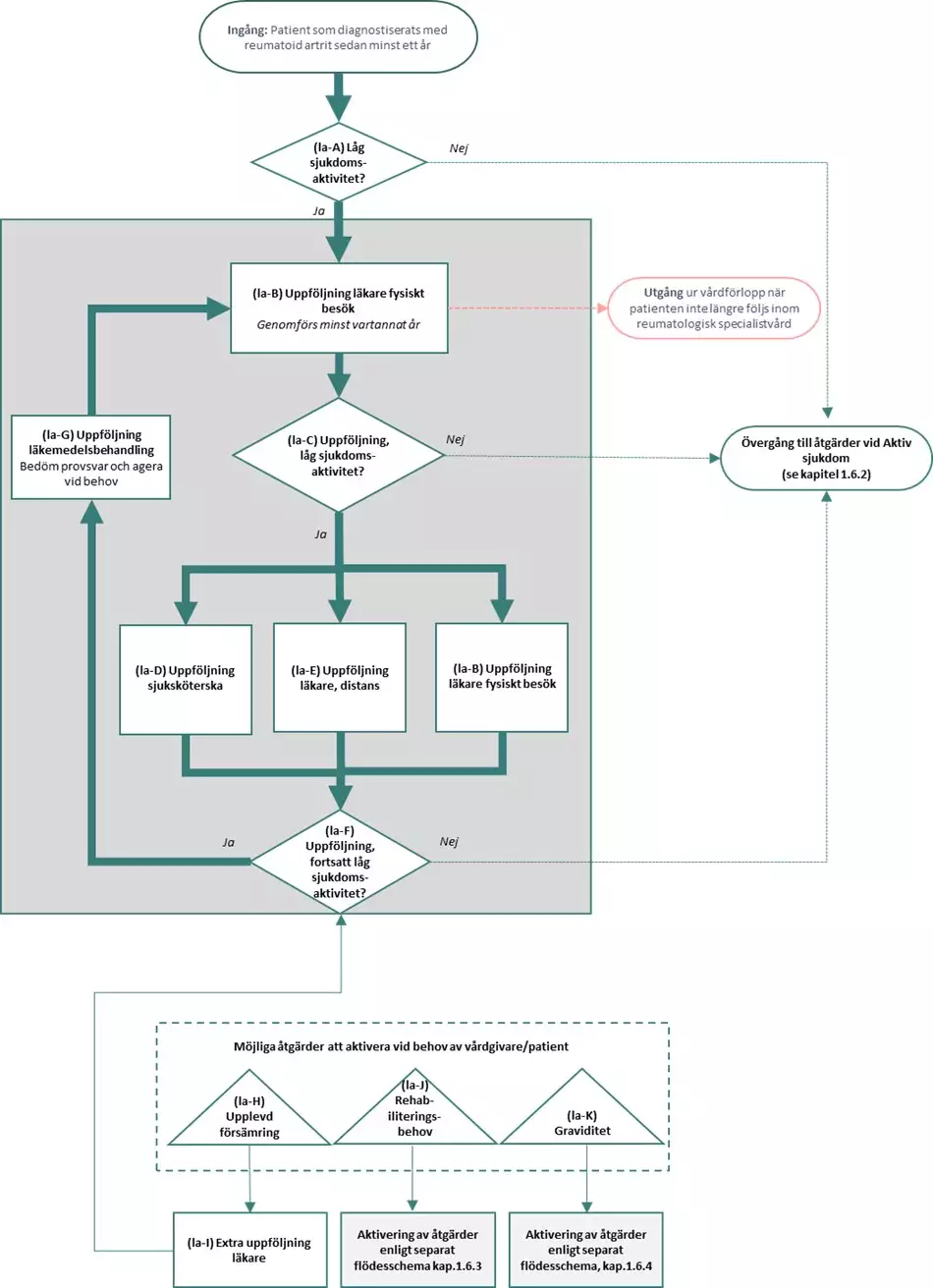
Åtgärder vid lågaktiv sjukdom
Här beskrivs de åtgärder som ingår i vårdförlopp Reumatoid artrit - etablerad, lågaktiv sjukdom. Bokstäverna ”la” i inledningen av rubrikerna till de olika åtgärderna förtydligar att åtgärden gäller RA med låg sjukdomsaktivitet.
Lågaktiv sjukdom
la-A Låg sjukdomsaktivitet?
Låg sjukdomsaktivitet eller remission vid senaste bedömning.
- Ja: Fortsätt till (la-B) Uppföljning läkare låg sjukdomsaktivitet, fysiskt besök.
- Nej: Fortsätt till avsnitt Aktiv sjukdom, åtgärd (a-B) Uppföljning aktiv sjukdom.
- Kontakta vården vid försämring eller biverkning av behandling
Uppföljning inkluderar (la-B) — (la-G)
la-B Uppföljning läkare låg sjukdomsaktivitet, fysiskt besök
Genomförs minst vartannat år.
Ordinera provtagning före besök utifrån provtagning och kontroller enligt SRF:s riktlinje.
Bedöm
- ledstatus
- DAS28 [37]
- VAS global, patientens allmänna sjukdomsupplevelse
- VAS smärta
- VAS trötthet
- VAS läkarens bedömning av sjukdomsaktivitet
- HAQ
- fysisk aktivitetsnivå.
Muskuloskeletalt ultraljud kan användas som stöd [38][39][40][41]
Åtgärder:
- Utvärdera behandlingen utifrån behandlingsmål tillsammans med patienten [42][43]
- Registrera i SRQ.
Vid tecken på aktiv sjukdom (medelhög eller hög sjukdomsaktivitet), fortsätt enligt avsnitt Aktiv sjukdom, åtgärd (a-B).
Ta ställning till
- justering av behandlingsmål tillsammans med patienten utifrån aktuell sjukdomsaktivitet, helhetsbedömning av medicinsk situation och patientönskemål.
- justering av läkemedelsbehandling (enligt SRF:s behandlingsriktlinjer).
- samsjuklighet
- osteoporosprofylax
- optimering av smärtbehandling
- sjukskrivning
- röntgen av händer och fötter för bedömning om tillkomst eller progress av erosiva förändringar
- kardiovaskulär screening enligt SRF:s riktlinjer registrering i SRQ (bör genomföras vart femte år) [44]
- vaccination enligt SRF:s riktlinjer
- stöd för hälsosamma levnadsvanor [22]
- rehabiliteringsinsatser (till (J))
- psykosocialt stöd
- ortopedtekniska hjälpmedel
- reumakirurgisk bedömning
- specialisttandvård/käkkirurg
- aktuella forskningsstudier inklusive provtagning för biobank
- behov av fortsatt reumatologisk specialistvård.
Vid nyinsatt antireumatisk behandling, lämna muntlig och skriftlig information.
Tydliggör fortsatt planering och kontaktvägar.
Ordinera kommande provtagning och kontroller utifrån SRF:s riktlinje.
Inför besöket:
- Genomföra kontroll-provtagning utifrån läkemedelsbehandling
- Rapportera egen hälsodata till SRQ
- Reflektera över tidigare behandlingsplan
Under besöket:
- Delta i utvärdering av behandlingsmål
- Rapportera effekt och/eller biverkning av behandling
Efter besöket:
- Notera och rapportera effekt och eventuella biverkningar eller skov som kommer under pågående medicinering. Gärna dokumentera löpande vad som händer för att senare kunna berätta för läkare eller sjuksköterska
- Genomföra behandling och träning utifrån gemensam överenskommelse och/eller utför fysisk aktivitet enligt Socialstyrelsens rekommendation
- Genomföra kontroll-provtagning utifrån läkemedelsbehandling
- Genomgå vaccination utifrån dialog med ansvarig läkare
la-C Beslut: låg sjukdomsaktivitet?
Låg sjukdomsaktivitet eller remission?
- Ja: Planera vårdkontakt i form av (la-B) Uppföljning läkare låg sjukdomsaktivitet, fysiskt besök; (la-D) Uppföljning sjuksköterska med reumatologisk kompetens, fysiskt eller på distans; eller, (la-E) Uppföljning läkare, distans, inom 12 månader, utifrån behov, i samråd med patient [1]
- Nej: Planera uppföljning enligt Aktiv sjukdom inom tre månader (se uppföljning Aktiv sjukdom).
- Kontakta vården vid försämring eller biverkning av behandling
la-D Uppföljning sjuksköterska
Genomförs mellan (la-B) Uppföljning läkare låg sjukdomsaktivitet, fysiskt besök, enligt beslut i (la-C) Uppföljning, låg sjukdomsaktivitet.
Bedöm
- ledstatus, utgår vid distanskontakt
- DAS28, utgår vid distanskontakt
- VAS global, patientens allmänna sjukdomsupplevelse
- VAS smärta
- VAS trötthet
- HAQ
- fysisk aktivitetsnivå.
Åtgärder:
- Utvärdera behandling utifrån behandlingsmål tillsammans med patienten.
- Samordna provtagning utifrån SRFs riktlinje för säker läkemedelsbehandling.
- Registrera i SRQ
Ta ställning till
- kardiovaskulär screening (enligt SRF:s riktlinjer registrering i SRQ).
- behov av
- fysisk aktivitet på recept (FaR)
- stöd för hälsosamma levnadsvanor
- psykosocialt stöd
- information/undervisning
- rehabiliteringsinsats (åtgärder enligt avsnitt Förebyggande och rehabiliterande åtgärder).
Konsultera läkare om patienten uppger tecken på aktiv sjukdom, samt vid
- avvikande provsvar
- behov av ställningstagande till läkemedelsjustering
- behov av
- recept på läkemedel
- lokala/perorala kortikosteroider
- ortopedtekniskt hjälpmedel.
Tydliggör fortsatt planering och kontaktvägar samt uppdatera hälsoplan.
Inför besöket:
- Rapportera egen hälsodata till SRQ
- Genomföra kontrollprovtagning utifrån läkemedelsbehandling
Under besöket:
- Delta i utvärdering av behandlingsmål
- Rapportera effekt och/eller biverkning av behandling
Efter besöket:
- Vara uppmärksam på eventuella biverkningar eller skov som kommer under pågående medicinering. Gärna dokumentera löpande vad som händer för att senare kunna berätta för läkare eller sjuksköterska
- Vara fysisk aktiv enligt Socialstyrelsens rekommendation
- Genomföra kontrollprovtagning utifrån ordinerad läkemedelsbehandling
la-E Uppföljning läkare, distans
Genomförs mellan (la-B) Uppföljning läkare låg sjukdomsaktivitet, fysiskt besök, enligt beslut i (la-C) Uppföljning, låg sjukdomsaktivitet. Kan ske som telefon- eller videokontakt.
Ordinera provtagning före besök utifrån provtagning och kontroller enligt SRF:s riktlinje.
Bedöm
- VAS global, patientens allmänna sjukdomsupplevelse
- VAS smärta
- VAS trötthet.
Åtgärder:
- Utvärdera behandling utifrån behandlingsmål tillsammans med patienten.
- Registrera i SRQ.
Ta ställning till
- justering av läkemedelsbehandling (enligt SRFs behandlingsriktlinjer)
- Justering av behandlingsmål tillsammans med patienten utifrån aktuell sjukdomsaktivitet, helhetsbedömning av medicinsk situation och patientönskemål
- osteoporosprofylax
- extra läkarbesök för ledstatus, lokala kortikosteroider, behov av sjukskrivning eller andra intyg.
Ordinera kommande provtagning och kontroller utifrån SRF:s riktlinje.
Inför besök:
- Rapportera egen hälsodata till SRQ
- Genomföra provtagning enligt ordination
Under besöket:
- Delta i utvärdering av behandlingsmål
- Rapportera effekt och/eller biverkning av behandling
Efter besöket:
- Notera eventuella biverkningar eller skov som kommer under pågående medicinering. Gärna dokumentera löpande vad som händer för att senare kunna berätta för läkare eller sjuksköterska
- Vara fysisk aktiv enligt Socialstyrelsens rekommendation
- Genomföra kontrollprovtagning utifrån ordinerad läkemedelsbehandling
la-F Beslut: fortsatt låg sjukdomsaktivitet?
Fortsatt låg sjukdomsaktivitet?
- Ja: Fortsätt till (la-B) Uppföljning läkare låg sjukdomsaktivitet, fysiskt besök.
- Nej: Fortsätt till avsnitt Aktiv sjukdom, åtgärd (a-B) Uppföljning läkare aktiv sjukdom, fysiskt besök.
la-G Uppföljning läkemedelsbehandling
Genomförs mellan uppföljningskontakt, utifrån aktuell läkemedelsbehandling.
- Ordinera provtagning utifrån SRFs riktlinje för säker läkemedelsbehandling.
- Bedöm provsvar och agera vid behov.
- Genomföra kontrollprovtagning utifrån läkemedelsbehandling
la-H Bedömning upplevd försämring
Om patienten uppger tecken på akut försämring bör patienten erbjudas en kontakt. Om det bedöms föreligga behov av lokala steroidinjektioner och/eller ändrad DMARD-behandling bör detta erbjudas inom en till två veckor beroende på orsak och grad av försämring (åtgärd enligt (la-I)).
- Kontakta vården vid försämring eller biverkning av behandling
la-I Extra uppföljning läkare
Utför bedömning och ställningstagande till ledstatus.
Ta ställning till
- lokala kortikosteroider
- justering av läkemedelsbehandling (enligt SRF:s behandlingsriktlinjer)
- rehabiliteringsbehov
- uppföljning enligt (la-F).
la-J Beslut: Rehabiliteringsbehov
Finns behov av förebyggande och rehabiliterande åtgärder?
- Ja: Aktivering av åtgärder enligt avsnitt Förebyggande och rehabiliterande åtgärder.
- Nej: Uppföljning låg sjukdomsaktivitet enligt tidigare planering.
- Kontakta vården vid försämring eller behov av stöd för rehabiliterande åtgärder
la-K Beslut: Planerad graviditet
Har patienten önskan om graviditet före nästa planerade läkarbesök?
- Ja: Aktivering av åtgärder enligt avsnitt Graviditet vid reumatoid artrit.
- Nej: Fortsätt enligt tidigare planering.
Aktiv sjukdom
Aktiv sjukdom ska upptäckas så tidigt som möjligt. Det görs utifrån den kliniska bilden och inflammatoriska laboratorieparametrar. Bedömning av aktiv sjukdom baseras på instrument som DAS28 ≥ 3,2 , SDAI > 10, CDAI > 11 eller utifrån klinisk bild. [33]
Aktiv sjukdom kräver tätare monitorering tills låg sjukdomsaktivitet eller remission uppnås. Ett bra behandlingsresultat föreligger enligt kriterierna ”EULAR response” vid förbättring av DAS28 med minst 1,2 till ett värde < 3,2 vid uppföljning. [44]
Flödesschema för aktiv sjukdom
Flödesschemat är en grafisk översikt av åtgärder i vårdförloppet vid aktiv sjukdom. Beskrivning av åtgärderna i text finns i åtgärdsbeskrivningen i nästföljande avsnitt.
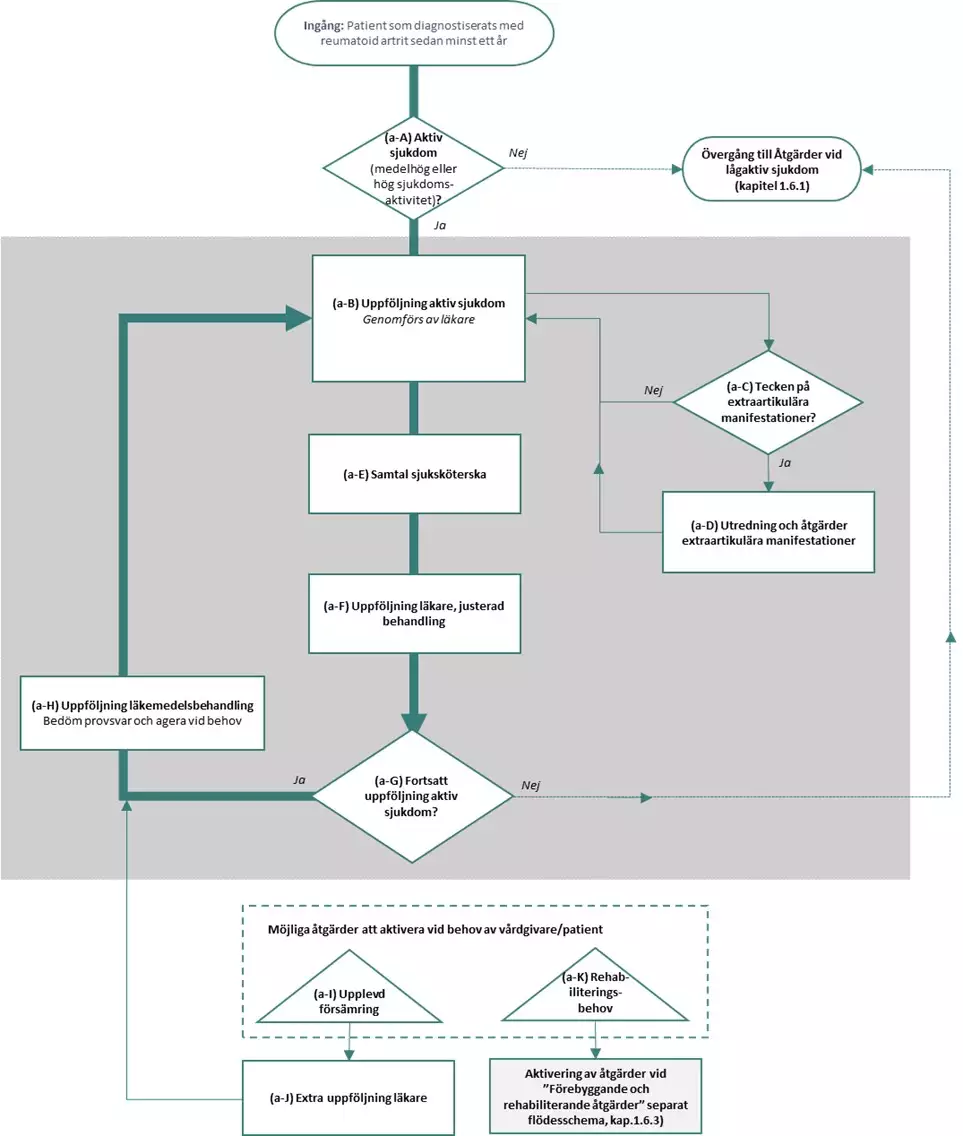
Åtgärder vid aktiv sjukdom
Här beskrivs de åtgärder som ingår i vårdförlopp Reumatoid artrit - etablerad, aktiv sjukdom. Bokstaven ”a” i inledningen av rubrikerna till de olika åtgärderna förtydligar att åtgärden gäller RA med aktiv sjukdom.
Aktiv sjukdom
a-A Beslut: Aktiv sjukdom (medelhög eller hög sjukdomsaktivitet)?
Medelhög eller hög sjukdomsaktivitet vid senaste bedömning.
- Ja: Fortsätt till (a-B) Uppföljning läkare låg sjukdomsaktivitet, fysiskt besök.
- Nej: Fortsätt till avsnitt Lågaktiv sjukdom, åtgärd (la-B) Uppföljning läkare (fysiskt besök), låg sjukdomsaktivitet.
- Kontakta vården vid försämring eller biverkning av behandling
a-B Uppföljning läkare, fysiskt besök
Bedöm följande:
- Bedömning, åtgärder och ställningstagande som i avsnitt Lågaktiv sjukdom, åtgärd (la-B) Uppföljning läkare låg sjukdomsaktivitet, fysiskt besök.
- Förekomst av extraartikulära manifestationer: fortsätt till (a-C) Tecken på extraartikulära manifestationer? [45]
Åtgärder:
- Överväg annan orsak till ökad sjukdomsaktivitet, exempelvis infektion eller annan bakomliggande sjukdom.
- Utforma nytt behandlingsmål tillsammans med patienten.
- Justera läkemedelsbehandling (enligt SRF:s behandlingsriktlinjer).
Ta ställning till
- lokala/perorala kortikosteroider
- rehabiliterande åtgärder särskilt om HAQ > 1 eller VAS smärta > 40 [46] (se avsnitt Förebyggande och rehabiliterande åtgärder).
- Åtgärder som i Uppföljning läkare, låg sjukdomsaktivitet (la-B)
a-C Beslut: Tecken på extraartikulära manifestationer?
Finns tecken på extraartikulära manifestationer?
- Ja: Fortsätt till (a-D) Utredning och åtgärder extraartikulära manifestationer.
- Nej: Fortsatt enligt tidigare planering.
a-D Utredning och åtgärder extraartikulära manifestationer
- Genomför utredning utifrån organmanifestation.
- Ta ställning till justerad behandling utifrån utredningsfynd.
[45]
a-E Samtal sjuksköterska
Samtal med sjuksköterska som har reumatologisk kompetens bör erbjudas inom fyra veckor från ordination av nytt DMARD.
- Fokusera på att informera, utbilda och instruera om ny antireumatisk behandling inklusive rutiner för monitorering och provtagning.
Överväg behov av stöd från andra professioner inklusive stöd för hälsosamma levnadsvanor.
- Tydliggör fortsatt planering och kontaktvägar samt uppdatera hälsoplan.
- Ta ansvar för att ordinerade läkemedel och prover tas
- Reflektera över given information om läkemedelsbehandling
a-F Uppföljning läkare justerad behandling, fysiskt besök
Genomförs 3-6 månader efter ändrad DMARD behandling [43] [44]
Åtgärder enligt avsnitt Lågaktiv sjukdom, åtgärd (la-B) Uppföljning läkare låg sjukdomsaktivitet, fysiskt besök samt
- justering av läkemedelsbehandling (enligt SRFs behandlingsriktlinjer) om behandlingsmål inte uppnåtts.
- Åtgärder som i Uppföljning läkare, låg sjukdomsaktivitet (la-B)
a-G Beslut: Fortsatt uppföljning aktiv sjukdom (medelhög eller hög sjukdomsaktivitet)?
Medelhög eller hög sjukdomsaktivitet vid senaste bedömning?
- Ja: Fortsätt till (a-B) Uppföljning läkare aktiv sjukdom, fysiskt besök inom tre månader.
- Nej: Fortsätt till avsnitt Lågaktiv sjukdom, åtgärd (la-B) Uppföljning läkare låg sjukdomsaktivitet, fysiskt besök.
- Kontakta vården vid försämring eller biverkning av behandling
a-H Uppföljning läkemedelsbehandling
Genomförs mellan uppföljningskontakt, utifrån aktuell läkemedelsbehandling.
- Ordinera provtagning utifrån SRFs riktlinje för säker läkemedelsbehandling.
- Bedöm provsvar och agera vid behov.
- Genomföra kontrollprovtagning utifrån läkemedelsbehandling
a-I Bedömning upplevd försämring
Om patienten uppger tecken på akut försämring bör patienten erbjudas en kontakt. Om det bedöms föreligga ett behov av lokala kortikosteroidinjektioner och/eller ändrad DMARD-behandling bör detta erbjudas inom en till två veckor beroende på orsak och grad av försämring enligt (a-J) Extra uppföljning läkare.
- Kontakta vården vid försämring eller biverkning av behandling
a-J Extra uppföljning läkare
Utför bedömning och ställningstagande till ledstatus.
Ta ställning till
- lokala kortikosteroider
- justering av läkemedelsbehandling (enligt SRFs behandlingsriktlinjer)
- rehabiliteringsbehov
- uppföljning enligt aktiv sjukdom.
a-K Beslut: Rehabiliteringsbehov
Se avsnitt Lågaktiv sjukdom åtgärd (la-J) Rehabiliteringsbehov.
- Kontakta vården vid försämring eller behov av stöd för rehabiliterande åtgärder
Förebyggande och rehabiliterande åtgärder
Målet med förebyggande och rehabiliterande åtgärder är att bidra till att minska andelen patienter som utvecklar bestående funktionsnedsättning och öka andelen som bibehåller en god funktionsnivå, att främja patienters delaktighet i samhället, ge stöd till hälsosamma levnadsvanor, ökad fysisk aktivitet och förbättrad livskvalitet.
Rehabilitering måste, precis som läkemedelsbehandling, ses som en integrerad del av vård och behandling med behov av utvärdering och uppföljning. Rehabiliteringsmålen som sätts tillsammans med patienten ska vara inriktade på hälsosamma levnadsvanor och på att minska patientens beroende av sjukvård.
De förebyggande och/eller rehabiliterande åtgärderna kan planeras och genomföras med en eller flera professioner, beroende på patientens behov och omfatta ett eller flera besök. Samverkan mellan och inom professionerna rekommenderas alltid oavsett var rehabiliteringen utförs (mellan olika enheter inom specialistvård och/eller primärvård).
För att uppfylla Socialstyrelsens riktlinjer för rörelseorganens sjukdomar ska patienter med RA, utifrån behov, även kunna erbjudas teamrehabilitering i öppenvårdsform. Denna teamrehabilitering ska vara strukturerad, sammanhållen och utföras under en avgränsad tid med flera professioner i samverkan. [47]
Teamet består vanligtvis av reumatolog, sjuksköterska, fysioterapeut, arbetsterapeut och kurator. Alla i teamet bör vara specialiserade eller ha särskild kompetens inom reumatologi. [17]
I SRQ kan mätvärden, rehabiliteringsåtgärder och besök hos arbetsterapeut och/eller fysioterapeut (så kallat HP besök) registreras. Registrering av HP besök och mätvärden i SRQ möjliggör uppföljning och kan även användas för verksamhetsutveckling. För information om behörighet till SRQ, se
Svensk Reumatologis Kvalitetsregister (SRQ)
Flödesschema för förebyggande och rehabiliterande åtgärder
Flödesschemat är en grafisk översikt av åtgärder i vårdförloppet för förebyggande och rehabiliterande åtgärder. Beskrivning av åtgärderna i text finns i åtgärdsbeskrivningen i nästföljande avsnitt.
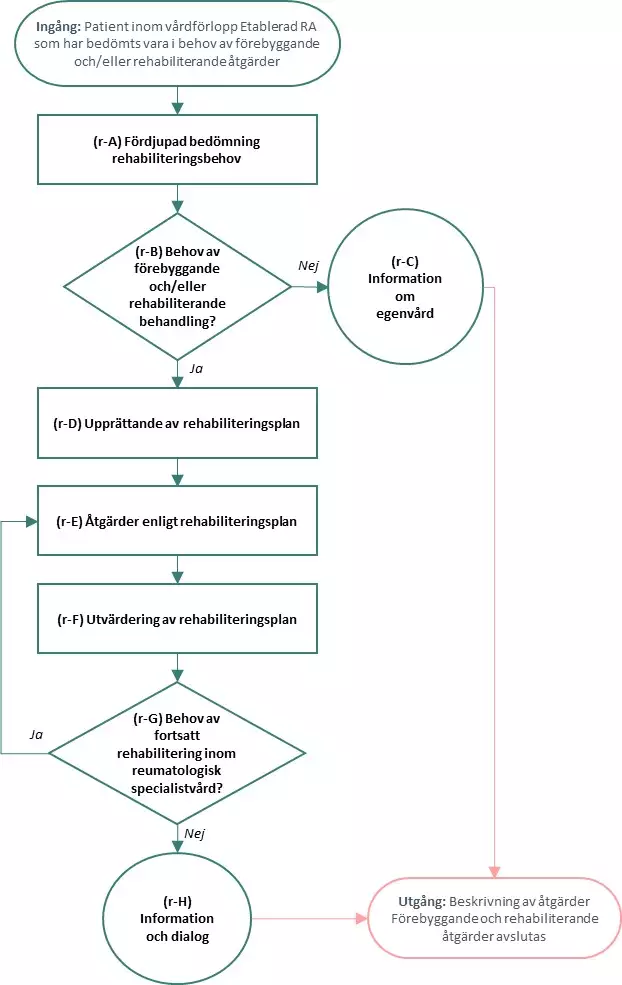
Åtgärder, förebyggande och rehabiliterande åtgärder
Här beskrivs de åtgärder som ingår i vårdförlopp Reumatoid artrit - etablerad, förebyggande och rehabiliterande åtgärder. Bokstaven ”r” i inledningen av rubrikerna till de olika åtgärderna förtydligar att åtgärden gäller förebyggande och rehabiliterande åtgärder i samband med RA.
Förebyggande och rehabiliterande åtgärder
Ingång
Av patienten eller vårdpersonalen identifierat rehabiliteringsbehov
- Uppmärksamma vården på försämrad funktion, minskad arbetsförmåga eller behov av stöd för hälsosamma levnadsvanor
r-A Fördjupad bedömning rehabiliteringsbehov
Baserat på aktuella symtom och behov utför arbetsterapeut, fysioterapeut och/eller kurator med särskilda kunskaper inom reumatologi [17] en bedömning av funktions- och aktivitetsförmåga och psykosociala faktorer. Detta kan involvera en eller flera professioner.
Exempel på områden för bedömning och exempel på olika bedömningsinstrument:
- muskelfunktion (Grippit för hand och TST för nedre extremiteter)
- fysisk funktion/kapacitet (Åstrands submaximala ergometercykeltest, 6-minuters gångtest)
- rörlighet (funktionsskattning skuldra arm, EPM-ROM)
- handfunktion
- smärta
- sjukdomsrelaterad trötthet
- sömn
- aktivitetsförmåga (HAQ, DASH, COPM, EDAQ)
- arbetsförmåga (exempelvis WAI)
- screening av oro och nedstämdhet
- aktuella levnadsvanor.
Registrera aktuellt besök och mätvärden i SRQ (gäller arbetsterapeut och fysioterapeut).
Föreslagna tester är de som används mest frekvent och som är utvärderade på patienter med RA [21][48][49] [50] [51] [52] [53] [54] [55] [56] [57]. Detta utesluter inte att andra bedömningsinstrument används för bedömning av funktions- och aktivitetsförmåga och psykosociala faktorer.
- Informera vården om behov av stöd för hälsosamma levnadsvanor
- Uppmärksamma vården på försämrad funktion
- Delta i tester och självbedömningar relaterat till behandlingsbehov
r-B Beslut: Behov av förebyggande och/eller rehabiliterande behandling?
Finns behov av förebyggande och/eller rehabiliterande behandling inom reumatologisk specialistvård?
- Ja: Fortsätt till (r-D) Upprättande av rehabiliteringsplan.
- Nej: Fortsätt till (r-C) Information om egenvård.
r-C Information om egenvård
Informera patienten om
- egenvård utifrån egna förutsättningar
- hälsofrämjande åtgärder
- tips och råd angående vardagsaktiviteter, balans i vardagen samt sömn och smärtlindrande åtgärder
- vid behov fysisk aktivitet på recept (FaR)
- eventuell överrapportering till annan verksamhet (annan vårdnivå eller huvudman)
- information om åtgärder och kontaktvägar vid försämring.
- Ta ansvar för fortsatta insatser utifrån egna förutsättningar
Rehabiliteringsplan inkluderar (r-D) — (r-F)
r-D Upprättande av rehabiliteringsplan
Baserat på bedömning av aktuellt rehabiliteringsbehov, utforma rehabiliteringsplan i dialog med patienten (behandlingsmål, åtgärd och utvärdering).
- Formulera behandlingsmål tillsammans med vården
r-E Åtgärder enligt rehabiliteringsplan
Åtgärder inkluderar bland annat
- råd och stöd samt initiering av fysisk aktivitet och träning [21] [58]
- handträning [59]
- utprovning av hjälpmedel/ortos
- self-management (aktivitetsbalans, sjukdomsrelaterad trötthet, arbetsförmåga) [60]
- stöd för hälsosamma levnadsvanor [22]
- stödjande, orienterande och rådgivande samtal samt sociala åtgärder
- smärtlindrande åtgärder.
Överväg behov av
- ortopedtekniskt hjälpmedel
- medicinsk fotvård
- dietist
- sjuksköterska inom reumatologi
- rehabkoordinator
- arbetsplatsanpassning
- bostadsanpassning
- smärtrehabilitering
- samordning av olika åtgärder, professioner, verksamheter eller andra myndigheter (exempelvis kommun, socialtjänst och Försäkringskassan).
Registrera aktuellt besök och åtgärder i SRQ (gäller arbetsterapeut och fysioterapeut).
Tydliggör fortsatt planering och kontaktvägar.
- Genomföra planerade rehabiliteringsåtgärder
- Delta i diskussion om åtgärder och uppföljning
- Utveckla strategier för att kunna hantera vardagen
- Föra dialog med vården om egenvårdsåtgärder
- Starta överenskomna egenvårdsåtgärder
- Använda hjälpmedel och anpassad miljö
- Vid behov av ändrad arbetssituation initiera dialog med arbetsgivaren och vid behov ta stöd av rehabiliteringskoordinator från vården
- Delta vid behov i dialog med Försäkringskassan
r-F Utvärdering av rehabiliteringsplan
Basera tidsintervall för uppföljning på de behandlingsmål och åtgärder som beslutats i (r-D) Upprättande av rehabiliteringsplan.
Utvärdera behandling utifrån rehabiliteringsplan och behandlingsmål exempelvis muskelfunktionstest, aktivitetsförmåga, oro/nedstämdhet, levnadsvanor och patienttillfredsställelse.
Registrera aktuellt besök och mätvärden i SRQ (gäller arbetsterapeut och fysioterapeut).
- Uppmärksamma vården på förändrad funktion
- Delta i tester och självbedömningar relaterat till behandlingsmål
r-G Beslut: Behov av fortsatt rehabilitering inom reumatologisk specialistvård?
Föreligger fortsatt behov av rehabilitering inom reumatologisk specialistvård?
- Ja: Åter till (r-E) Åtgärder enligt rehabiliteringsplan.
- Nej: Fortsätt till (r-H) Information och dialog efter rehabliteringsinsats.
r-H Information och dialog
- Sammanfatta tillsammans med patienten avslutad rehabiliteringsperiod, måluppfyllelse och fortsatt planering.
- Rapportera eventuellt över till annan verksamhet (annan vårdnivå eller huvudman).
- Ge stöd till egenvård utifrån patientens egna förutsättningar.
- Vid behov, erbjud fysisk aktivitet på recept (FaR).
- Informera om åtgärder och kontaktvägar vid
- nytillkommen aktivitetsbegränsning och/eller funktionsnedsättning
- risk för eller minskad arbetsförmåga relaterad till RA
- behov av socialt stöd och/eller psykosocialt stöd
- behov av stöd för hälsosamma levnadsvanor [25] .
- Föra dialog med vårdpersonal och delta i planering av fortsatta åtgärder för att få kännedom om vad som är nästa steg, kontaktvägar, egenträning med mera
- Ta ansvar för fortsatta insatser utifrån egna förutsättningar
- Ta kontakt med vården vid försämring
Graviditet vid reumatoid artrit
Flödet familjeplanering och graviditet är ett komplement till sedvanlig mödrahälsovård och fokuserar på delar där den reumatiska behandlingen behöver justeras eller kompletteras relaterat till planerad eller konstaterad graviditet. [61]
Förutom de åtgärder som beskrivs i flödet nedan kan åtgärder beskrivna i lågaktiv eller aktiv sjukdom bli aktuella.
Åtgärder i flödet nedan aktualiseras efter att patienten påtalat planerad (eller konstaterad graviditet).
Flödesschema för graviditet vid RA
Flödesschemat är en grafisk översikt av åtgärder i vårdförloppet för graviditet vid reumatoid artrit. Beskrivning av åtgärderna i text finns i åtgärdsbeskrivningen i nästföljande avsnitt.
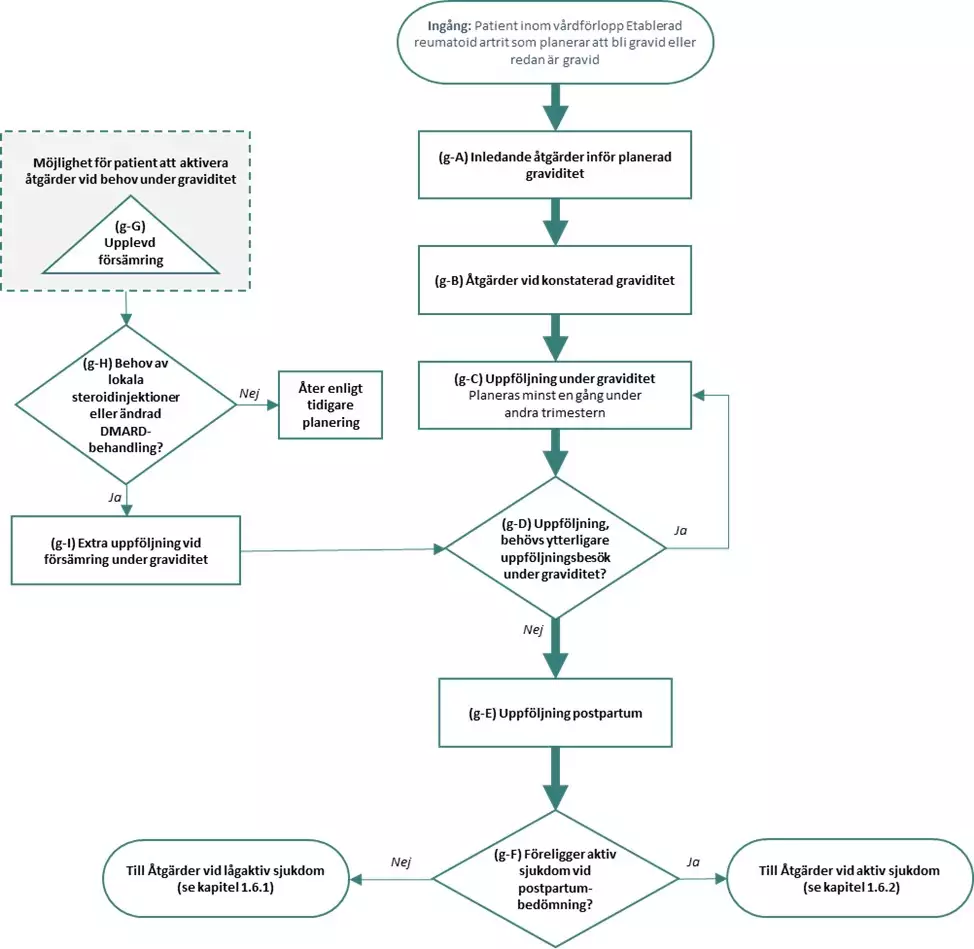
Åtgärder vid graviditet i samband med RA
Här beskrivs de åtgärder som ingår i vårdförlopp Reumatoid artrit - etablerad, graviditet. Bokstaven ”g” i inledningen av rubrikerna till de olika åtgärderna förtydligar att åtgärden gäller vid graviditet i samband med RA.
Graviditet
(g-A) Inledande åtgärder inför planerad graviditet
Initieras av patienten inför planerad graviditet.
- Ge information om läkemedel och sjukdomen RA i relation till graviditet (gäller både kvinnor och män).
- Informera patienten om att höra av sig vid konstaterad graviditet.
- Justera vid behov läkemedelsbehandling enligt SRF:s riktlinjer.
Ta ställning till
- behov av kontakt för bedömning av sjukdomsaktivitet enligt (g-C) Uppföljning under graviditet [61]
- råd om uppskjutande av graviditet relaterat till sjukdomsaktivitet eller pågående behandling
- behov av stöd för hälsosamma levnadsvanor
- provtagning: Antikroppar mot SSA (Ro52) och SSB [62] .
Tydliggör fortsatt planering och kontaktvägar.
- Kontakta vården för samtal inför planerad graviditet
- Reflektera och vid behov göra förändringar för hälsosamma levnadsvanor
- Samtala med partner om graviditet och föräldraskap
- Reflektera tillsammans med partner utifrån erhållen information om medicinering
(g-B) Åtgärder vid konstaterad graviditet
Initieras av patient vid konstaterad graviditet.
Ta ställning till
- behov av kontakt för bedömning av sjukdomsaktivitet, såsom i (g-C) Uppföljning under graviditet
- justering av läkemedel
- information om läkemedel relaterat till amning
- behov av stöd för hälsosamma levnadsvanor.
Överväg behov av
- utökat stöd från andra professioner
- vårdbegäran till specialistmödravård eller specifikt team utifrån lokala rutiner.
Tydliggör fortsatt planering och kontaktvägar.
- Kontakta mödrahälsovården
- Göra graviditetstest
- Kontakta vården om det finns behov av hjälpmedel för att underlätta vardagen relaterat till graviditet
- Reflektera över önskad amningssituation relaterat till läkemedelsbehandling och sjukdomsstatus
(g-C) Uppföljning under graviditet
Planeras minst en gång under andra trimestern samt enligt beslut i (g-D) uppföljning av graviditet.
Ordinera provtagning före besök utifrån provtagning och kontroller enligt SRF:s riktlinje.
Bedöm
- ledstatus
- DAS 28
- VAS smärta
- VAS trötthet
- VAS global, patientens allmänna sjukdomsupplevelse
- HAQ.
Muskuloskeletalt ultraljud kan användas som stöd.
Ta ställning till
- lokala/perorala kortikosteroider
- justering av läkemedel.
Överväg behov av utökat stöd från andra professioner (exempelvis komplettering av hjälpmedel) [61]
Tydliggör fortsatt planering och kontaktvägar, enligt (g-D) Beslut: Uppföljning, behövs ytterligare uppföljningsbesök under graviditet?
- Rapportera egen hälsodata till SRQ
- Kontakta vården om det finns behov av hjälpmedel för att underlätta vardagen relaterat till graviditet
- Kontakta vården vid ökad sjukdomsaktivitet
- Föra dialog med vården om önskad amningssituation relaterat till läkemedelsbehandling
(g-D) Beslut: Uppföljning, behövs ytterligare uppföljningsbesök under graviditet?
- Ja: Boka extra uppföljning under graviditet enligt (g-C) Uppföljning under graviditet, vid aktiv sjukdom.
- Nej: Boka läkarbesök postpartum enligt (g-E) Uppföljning läkare postpartum, vid låg sjukdomsaktivitet.
(g-E) Uppföljning läkare postpartum
Inom två månader efter förlossningen, gör bedömning, åtgärder och ställningstagande enligt (g-C) Uppföljning under graviditet.
För fortsatt planering, se (g-F) Föreligger aktiv sjukdom (medelhög eller hög sjukdomsaktivitet) vid postpartumbedömning?.
- Rapportera egen hälsodata till SRQ
- Reflektera över önskad amningssituation relaterat till läkemedelsbehandling och sjukdomsstatus
- Dialog med vården angående önskad amningssituation
(g-F) Beslut: Föreligger aktiv sjukdom vid postpartumbedömning?
- Ja; vidare till avsnitt Aktiv sjukdom.
- Nej; vidare till avsnitt Lågaktiv sjukdom.
Tydliggör fortsatt planering och kontaktvägar.
(g-G) Upplevd försämring under graviditet
Om patienten uppger tecken på försämring bör patienten erbjudas kontakt för bedömning.
- Kontakta vården vid försämring eller biverkning av behandling
(g-H) Beslut: Behov av lokala kortikosteroidinjektioner eller ändrad DMARD-behandling?
Finns behov av lokala kortikosteroidinjektioner eller ändrad DMARD-behandling?
- Ja: Åtgärder bör erbjudas inom en till två veckor enligt (g-I) Extra uppföljning försämring under graviditet.
- Nej: Fortsätt enligt tidigare planering.
(g-I) Extra uppföljning vid försämring under graviditet
Ta ställning till
- lokala/perorala kortikosteroider
- justering av behandling (enligt SRF behandlingsriktlinjer)
- behov av utökat stöd från andra professioner (exempelvis komplettering av hjälpmedel) [61]
- uppföljning enligt(g-D) Beslut: Uppföljning av graviditet.
Tydliggör fortsatt planering och kontaktvägar.
Patientmedverkan och kommunikation
Personcentrering och dokumenterad överenskommelse
Personcentrering och patientdelaktighet är beaktat i ovan beskrivna åtgärder. Utöver detta är nedanstående viktigt att lyfta fram.
Patienten med RA har unik kompetens om sig själv och sina behov, resurser och förväntningar samt om det egna sjukdomsförloppet. Vården blir därför säkrare om patienten är välinformerad och själv kan delta i behandling och uppföljning utifrån sin personliga vilja, förmåga och möjlighet.
När relationen mellan patient och vårdpersonal sker i dialog bidrar det till att patienten får individualiserad och adekvat information, såväl muntligt som skriftligt, samt är ett stöd i patientens eget kunskapssökande. [63]
Medverkan vid uppföljning
De överenskommelser som görs är lämpligt att dokumentera, exempelvis i patientens hälsoplan, rehabiliteringsplan eller annat dokument som delas med patienten.
Dokumentet ska innehålla information om fortsatt vård, i förekommande fall också patientens fasta vårdkontakt, planerad uppföljning och aktuella kontaktuppgifter.
Det bör också framgå vilka delar patienten respektive vårdpersonal ansvarar för, på vilket sätt patienten ska vara delaktig för att uppnå målen och vilket stöd patienten behöver av den specialiserade vården.
En hälsoplan eller motsvarande kan användas för systematisk och konsekvent uppföljning av patienter i vårdförlopp RA och den bör uppdateras kontinuerligt i dialog mellan patient och vårdpersonal.
Stöd och information för patient och närstående
Patientutbildning bör vara en del av vården och ska finnas med under hela sjukdomsförloppet. Den ska anpassas till var patienten befinner sig i sjukdomsförloppet och rekommenderas vid behandlingsförändringar eller då patientens fysiska eller psykiska tillstånd förändras. [64]
Alla medlemmar i det reumatologiska teamet är delaktiga i patientutbildning utifrån sin yrkesbakgrund och utifrån patientens behov. Den kan ske individuellt eller i grupp, via fysiska möten eller digitalt. [64]
Utmaningar och mål
Patientens utmaningar
Att leva med en reumatisk sjukdom innebär inte enbart medicinsk behandling utan kan påverka flera aspekter av livet som tidigare känts som självklara, inklusive livsstil, relationer, fritidsintressen och yrkesval. [65][66][67]
Då tillgång på stöd för fysisk aktivitet liksom icke-farmakologisk smärtlindring eller stöd från smärtspecialist och smärtteam kan variera kan det upplevas som en utmaning.
Trots många olika behandlingsalternativ utvecklar en mindre del av patienterna ledskador som kräver kirurgiska ingrepp. För dessa patienter kan arbetsterapi och fysioterapi vara av avgörande betydelse under stora delar av sjukdomsförloppet.
Utöver detta upplever många patienter kvarstående trötthet trots frånvaro av inflammation och stöd för att hitta strategier kan vara viktigt för att balansera vardagen. [68][69]
Utifrån patienters erfarenheter har följande övergripande utmaningar identifierats:
- att hitta sitt nya jag
- att ta hand om sin sjukdom
- relation till myndigheter.
Nulägesbeskrivning av patienters erfarenheter
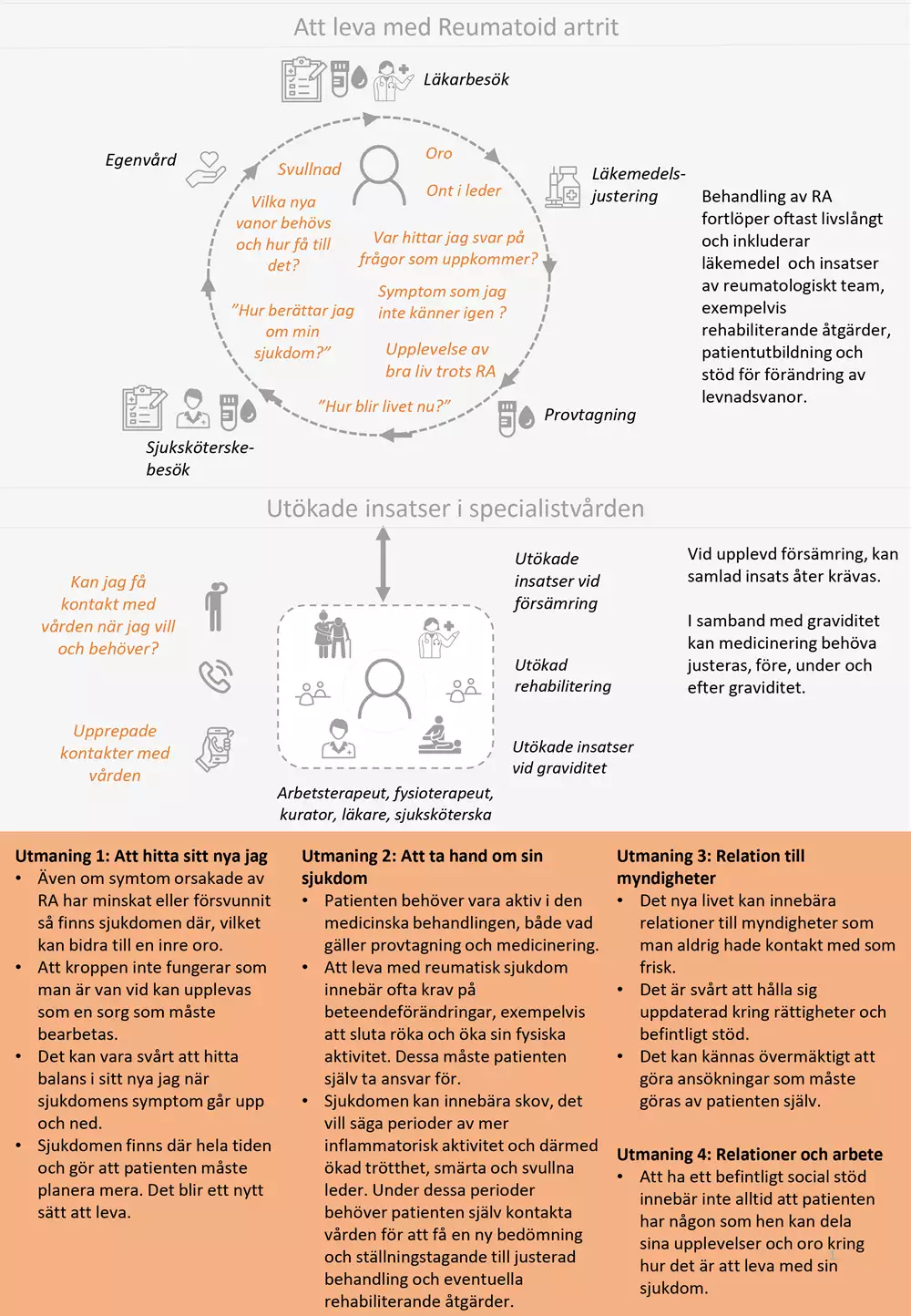
Bilden nedan är en grafisk presentation av i nuläget vanligt förekommande erfarenheter av hälso- och sjukvården hos personer med etablerad reumatoid artrit.
- I orange kursiv text beskrivs identifierade positiva och negativa patientupplevelser.
- I svart kursiv text anges för patienten vanligt förekommande aktiviteter och åtgärder.
- I högerkolumnen beskrivs vårdens vanligt förekommande aktiviteter och åtgärder.
- I nedre delen av bilden beskrivs huvudsakliga utmaningar som patienterna möter. Vårdförloppet är utformat för att adressera dessa utmaningar som även avspeglas i vårdförloppets mål och indikatorer.
Vårdförloppets mål
Målen med vårdförlopp för etablerad RA är att
- öka andelen patienter som är i remission eller har låg sjukdomsaktivitet
- öka andelen patienter som har god funktionsnivå
- patienten ska få behandling och monitoreras enligt befintliga riktlinjer
- öka patienters delaktighet i reumatologisk vård och behandling.
Kvalitetsuppföljning
Indikatorer för uppföljning
Indikatorerna nedan visar vilka indikatorer som avses följas i vårdförloppet. I bilagan längre ner finns mer information om uppföljning av detta vårdförlopp och dess indikatorer.
Läs mer om uppföljning av vårdförlopp under rubriken "Generellt om personcentrerade och sammanhållna vårdförlopp".
Resultatmått
- Låg sjukdomsaktivitet enligt DAS28 vid etablerad reumatoid artrit
- Andel med hög smärta enligt VAS vid etablerad reumatoid artrit
- Funktionsnivå enligt HAQ vid etablerad reumatoid artrit
- Fysisk aktivitet vid etablerad reumatoid artrit
- Andel med nedsatt arbetsförmåga vid reumatoid artrit
- Antireumatisk läkemedelsbehandling vid reumatoid artrit
- Patientupplevelse av delaktighet vid reumatoid artrit
Processmått
- Täckningsgrad för patienter med reumatoid artrit i kvalitetsregistret SRQ
- Registrerad smärtskattning enligt VAS vid etablerad reumatoid artrit
- Registrerad skattning av funktionsnivå enligt HAQ vid etablerad reumatoid artrit
Kvalitetsregister
Svensk Reumatologis Kvalitetsregister (SRQ) är ett nationellt kvalitetsregister med syfte att förbättra behandling och uppföljning av patienter med reumatiska sjukdomar. SRQ fungerar genom att läkare, sjuksköterskor, fysioterapeuter och arbetsterapeuter från landets reumatologiska enheter registrerar besöksdata i registret.
Hälsoinformation från patienterna själva läggs in i SRQ genom formulär som besvaras inför varje besök, digitalt genom Patientens Egen Registrering (PER) eller på papper i samband med besök hos vården.[70]
Sammanfattning av vårdförloppet
Reumatoid artrit (RA) är en kronisk inflammatorisk sjukdom som i första hand drabbar leder men som även kan leda till så kallade extraartikulära manifestationer, vilket innebär påverkan av sjukdomen på andra organ som lungor, njurar eller blodkärl.
RA förekommer hos drygt en halv procent av befolkningen. Sjukdomen är vanligare bland kvinnor än män och de flesta som insjuknar är mellan 50 och 70 år.
Symtom på RA är i första hand svullna, ömma och stela leder samt uttalad trötthet.
Obehandlad RA orsakar ofta skador på leder vilket kan ge grava funktionsnedsättningar. Patienter med RA har också ökad risk för samsjuklighet i sjukdomar som är vanliga i befolkningen, som till exempel hjärt-kärlsjukdomar, lungsjukdomar och infektioner.
En tidig diagnostik samt effektiv och kontinuerlig behandling med tät monitorering och individuellt utformad rehabilitering är avgörande för att minska risken för dessa komplikationer av RA.
I dagsläget varierar det mellan olika regioner i landet hur stor andel av patienterna med RA som erbjuds strukturerad kontakt med en reumatologisk mottagning, och andelen som erbjuds kontakt med reumatologiska team, bestående av sjuksköterska, fysioterapeut, arbetsterapeut, kurator samt andra professioner när så behövs.
Vårdförloppet för etablerad RA omfattar kontinuerlig vård och uppföljning inom specialiserad reumatologisk vård och rehabilitering, från det att en person haft diagnostiserad RA sedan minst ett år, tills patienten inte längre bedöms vara i behov av specialiserad reumatologisk vård.
Patienten följs vanligtvis inom specialiserad reumatologisk vård livet ut.
Vårdförloppet fokuserar på medicinska och multiprofessionella åtgärder vid låg respektive hög sjukdomsaktivitet.
Förebyggande och rehabiliterande åtgärder respektive åtgärder relaterat till graviditet i samband med RA finns beskrivna i specifika flöden.
För att främja patientens delaktighet finns det inom vårdförloppets samtliga delar förslag på patientens åtgärder parallellt med vårdens åtgärder.
Målen med vårdförloppet är att
- öka andelen patienter som är i remission eller har låg sjukdomsaktivitet
- öka andelen patienter som har god funktionsnivå
- patienten ska få behandling och monitoreras enligt befintliga riktlinjer
- öka patienters delaktighet i reumatologisk vård och behandling.
För att följa upp vårdförloppet används indikatorer kopplade till bland annat behandling, sjukdomsaktivitet och smärtupplevelse. Ett flertal av indikatorerna följs med hjälp av data från Svensk Reumatologis Kvalitetsregister, SRQ.
Generellt om personcentrerade och sammanhållna vårdförlopp
Om vårdförlopp
Personcentrerade och sammanhållna vårdförlopp syftar till att uppnå ökad jämlikhet, effektivitet och kvalitet i hälso- och sjukvården samt att skapa en mer välorganiserad och helhetsorienterad process för patienten.
Vårdförloppen utgår från tillförlitliga och aktuella kunskapsstöd och tas gemensamt fram av olika professioner inom regionernas nationella system för kunskapsstyrning.
I vårdförloppet beskrivs kortfattat vad som ska göras, i vilken ordning och när. Det beskriver en personcentrerad och sammanhållen vårdprocess som omfattar en hel eller en del av en vårdkedja. Åtgärderna kan individanpassas och inkluderar hur individens hälsa kan främjas.
Vårdförloppen avser minska oönskad variation och extra fokus riktas till det som inte fungerar i nuläget ur ett patientperspektiv. Det personcentrerade förhållnings- och arbetssättet konkretiseras genom patientkontrakt och hälsoplan som tillämpas i vårdförloppen.
Den primära målgruppen för kunskapsstödet är hälso- och sjukvårdspersonal som ska få stöd i samband med vårdmötet. Avsnitten som rör utmaningar, mål och uppföljning av vårdförloppet är främst avsedda att användas tillsammans med beskrivningen av vårdförloppet vid införande, verksamhetsutveckling och uppföljning. De riktar sig därmed till en bredare målgrupp.
Om personcentrering
Ett personcentrerat förhållnings- och arbetssätt konkretiseras genom patientkontrakt, hälsoplan eller rehabiliteringsplan som utgör en gemensam överenskommelse mellan vården och patienten om fortsatt vård och behandling.
Patientkontraktet utgår från patientens och närståendes behov, resurser och erfarenheter av hälso- och sjukvård och innebär att en eller flera fasta vårdkontakter utses samt att det framgår vad vården tar ansvar för och vad patienten kan göra själv.
Överenskommelsen kan uppdateras vid flera tillfällen, relaterat till patientens hälsotillstånd.
Mer information finns på SKR:s webbsida om patientkontrakt.
Om kvalitetsuppföljning
Vårdförloppen innehåller indikatorer för att följa upp i vilken grad patienten har fått vård enligt vårdförloppet. Befintliga källor används i den mån det går, men målsättningen är att strukturerad vårdinformation ska utgöra grunden för kvalitetsuppföljningen. Kvalitetsuppföljningen ska, i så stor utsträckning som möjligt, baseras på information som är relevant för vården av patienten.
Vårdförloppets mål och åtgärder följs upp genom resultat- och processmått, vilket skapar förutsättningar för ett kontinuerligt förbättringsarbete.
För detaljerad information om hur indikatorerna beräknas, hänvisas till webbplatsen Kvalitetsindikatorkatalog där kompletta specifikationer publiceras i takt med att de är genomarbetade. Där beskrivs och motiveras också de valda indikatorerna.
Indikatorerna redovisas på Vården i siffror vartefter data finns tillgängligt. Data redovisas könsuppdelat och totalt, och för både region- och enhetsnivå när det är möjligt och relevant.
Relaterad information
För flertalet regioner och enskilda verksamheter har det sedan tidigare funnits riktlinjer eller vårdprogram som beskriver omhändertagandet av patienter med RA. Däremot fanns det vid framtagandet av vårdförloppen inte något nationellt vårdprogram för RA.
Inom Svensk Reumatologisk Förening (SRF) finns rekommendationer och riktlinjer för exempelvis läkemedelsbehandling vid RA, vaccinationer, säker läkemedelsbehandling och kardiovaskulär primärprevention.
Dessa rekommendationer har beaktats och refereras till inom vårdförloppet.
Övriga kunskapsunderlag som har beaktats är exempelvis Läkemedelsverket uppdaterade rekommendationer om läkemedelsbehandling vid osteoporos och Socialstyrelsens nationella riktlinjer för rörelseorganens sjukdomar som reviderades 2020 och som inkluderar rekommendationer om inflammatoriska reumatiska sjukdomar. [47][71]
Vårdförlopp etablerad RA överensstämmer med nationella riktlinjer och rekommendationer där de överlappar. Indikatorer i vårdförloppet överensstämmer också i hög utsträckning med dessa riktlinjer.
Fysisk aktivitet på recept (FaR), Folkhälsomyndigheten [72]
Svensk Reumatologisk Förening:
Kompletterande underlag
Konsekvensbeskrivning
Arbetsgruppens medlemmar
Bilaga – Arbetsgruppens medlemmar, vårdförlopp Reumatoid artrit - etablerad.pdf
1. Smolen, J.S., et al., Treating rheumatoid arthritis to target: 2014 update of the recommendations of an international task force. Ann Rheum Dis, 2016. 75(1): p. 3-15.
2. Eriksson, J.K., et al., Incidence of rheumatoid arthritis in Sweden: a nationwide population-based assessment of incidence, its determinants, and treatment penetration. Arthritis Care Res (Hoboken), 2013. 65(6): p. 870-8.
3. Hochberg, M.C., Rheumatology. Seventh edition. ed. 2019, Philadelphia, PA: Elsevier, Inc. p.
4. Hedström, A.K., et al., Smoking and susceptibility to rheumatoid arthritis in a Swedish population-based case–control study. European Journal of Epidemiology, 2018. 33(4): p. 415-423.
5. Nyhall-Wahlin, B.M., et al., High disease activity disability burden and smoking predict severe extra-articular manifestations in early rheumatoid arthritis. Rheumatology (Oxford), 2009. 48(4): p. 416-20.
6. Saevarsdottir, S., et al., Current smoking status is a strong predictor of radiographic progression in early rheumatoid arthritis: results from the SWEFOT trial. Annals of the Rheumatic Diseases, 2015. 74(8): p. 1509-1514.
7. Saevarsdottir, S., et al., Predictors of response to methotrexate in early DMARD naive rheumatoid arthritis: results from the initial open-label phase of the SWEFOT trial. Ann Rheum Dis, 2011. 70(3): p. 469-75.
8. Saevarsdottir, S., et al., Patients with early rheumatoid arthritis who smoke are less likely to respond to treatment with methotrexate and tumor necrosis factor inhibitors: observations from the Epidemiological Investigation of Rheumatoid Arthritis and the Swedish Rheumatology Register cohorts. Arthritis Rheum, 2011. 63(1): p. 26-36.
9. England, B.R., et al., Increased cardiovascular risk in rheumatoid arthritis: mechanisms and implications. BMJ, 2018. 361: p. k1036.
10. Choi, H.K., et al., Methotrexate and mortality in patients with rheumatoid arthritis: a prospective study. Lancet, 2002. 359(9313): p. 1173-7.
11. Markusse, I.M., et al., Long-Term Outcomes of Patients With Recent-Onset Rheumatoid Arthritis After 10 Years of Tight Controlled Treatment: A Randomized Trial. Ann Intern Med, 2016. 164(8): p. 523-31.
12. van Vollenhoven, R.F., Treatment of rheumatoid arthritis: state of the art 2009. Nature Reviews Rheumatology, 2009. 5(10): p. 531-541.
13. Lee, Y.C., et al., Pain persists in DAS28 rheumatoid arthritis remission but not in ACR/EULAR remission: a longitudinal observational study. Arthritis Res Ther, 2011. 13(3): p. R83.
14. Svensson, B., K. Forslind, and M. Andersson, Unacceptable pain in the BARFOT inception cohort of patients with rheumatoid arthritis: a long-term study. Scand J Rheumatol, 2020. 49(5): p. 371-378.
15. van Eijk-Hustings, Y., et al., EULAR recommendations for the role of the nurse in the management of chronic inflammatory arthritis. Ann Rheum Dis, 2012. 71(1): p. 13-9.
16. Bech, B., et al., 2018 update of the EULAR recommendations for the role of the nurse in the management of chronic inflammatory arthritis. Ann Rheum Dis, 2020. 79(1): p. 61-68.
17. Edelaar, L., et al., 2019 EULAR recommendations for the generic core competences of health professionals in rheumatology. Ann Rheum Dis, 2020. 79(1): p. 53-60.
18. Hornberg, K., et al., Physical activity in rheumatoid arthritis: relationship to cardiovascular risk factors, subclinical atherosclerosis, and disease activity. Scand J Rheumatol, 2020. 49(2): p. 112-121.
19. Swardh, E. and N. Brodin, Effects of aerobic and muscle strengthening exercise in adults with rheumatoid arthritis: a narrative review summarising a chapter in Physical activity in the prevention and treatment of disease (FYSS 2016). Br J Sports Med, 2016. 50(6): p. 362-7.
20. Hagel, S., et al., Team-based rehabilitation improves long-term aerobic capacity and health-related quality of life in patients with chronic inflammatory arthritis. Disabil Rehabil, 2010. 32(20): p. 1686-96.
21. Rausch Osthoff, A.K., et al., 2018 EULAR recommendations for physical activity in people with inflammatory arthritis and osteoarthritis. Ann Rheum Dis, 2018. 77(9): p. 1251-1260.
22. Socialstyrelsen. Nationella riktlinjer för prevention och behandling vid ohälsosamma levnadsvanor. 2018.
23. Olofsson, T., et al., Patient‐Reported Outcomes Are More Important Than Objective Inflammatory Markers for Sick Leave in Biologics‐Treated Patients With Rheumatoid Arthritis. Arthritis Care & Research, 2018. 70(11): p. 1712-1716.
24. Socialstyrelsen. Försäkringsmedicinskt beslutsstöd, Reumatoid artrit. 2020; Available from: https://roi.socialstyrelsen.se/fmb/reumatoid-artrit-ra/679 Hämtad: 2021.03.15.
25. Murray, K.E., et al., Updated pharmacological management of rheumatoid arthritis for women before, during, and after pregnancy, reflecting recent guidelines. Ir J Med Sci, 2019. 188(1): p. 169-172.
26. Svensk reumatologisk förening, Rekommendationer avseende anti-inflammatorisk och immunmodulerande behandling i samband med graviditet och amning. 2020; Available from:anti-inflammatorisk-och-immunmodulerande-behandling-i-samband-med-graviditet-och-amning.pdf Hämtad 2020.12.23.
27. Listing, J., et al., Mortality in rheumatoid arthritis: the impact of disease activity, treatment with glucocorticoids, TNFalpha inhibitors and rituximab. Ann Rheum Dis, 2015. 74(2): p. 415-21.
28. Scott, D.L., F. Wolfe, and T.W.J. Huizinga, Rheumatoid arthritis. The Lancet, 2010. 376(9746): p. 1094-1108.
29. Smolen, J.S., et al., EULAR recommendations for the management of rheumatoid arthritis with synthetic and biological disease-modifying antirheumatic drugs: 2019 update. Annals of the Rheumatic Diseases, 2020.
30. van Beers-Tas, M.H., S.A. Turk, and D. van Schaardenburg, How does established rheumatoid arthritis develop, and are there possibilities for prevention? Best Pract Res Clin Rheumatol, 2015. 29(4-5): p. 527-42.
31. Verstappen, S.M., et al., Intensive treatment with methotrexate in early rheumatoid arthritis: aiming for remission. Computer Assisted Management in Early Rheumatoid Arthritis (CAMERA, an open-label strategy trial). Ann Rheum Dis, 2007. 66(11): p. 1443-9.
32. Svensk reumatologisk förening, Riktlinjer för läkemedelsbehandling vid reumatoid artrit. 2020; Available from: https://svenskreumatologi.se/wp-content/uploads/2020/03/riktlinjer-for-lakemedelsbehandling-vid-reumatoid-artrit.pdf Hämtad 2021.03.15.
33. Prevoo, M.L., et al., Modified disease activity scores that include twenty-eight-joint counts. Development and validation in a prospective longitudinal study of patients with rheumatoid arthritis. Arthritis Rheum, 1995. 38(1): p. 44-8.
34. Yokogawa, N., et al., A Proposal to Standardize Low Disease Activity Criteria in Rheumatoid Arthritis Based on the Outcome Measures in Rheumatology Minimal Disease Activity Definition. ACR Open Rheumatol, 2020. 2(5): p. 301-306.
35. Felson, D.T., et al., American College of Rheumatology/European League against Rheumatism provisional definition of remission in rheumatoid arthritis for clinical trials. Ann Rheum Dis, 2011. 70(3): p. 404-13.
36. Choy, T., et al., Physician global assessment at 3 months is strongly predictive of remission at 12 months in early rheumatoid arthritis: results from the CATCH cohort. Rheumatology (Oxford), 2014. 53: p. 482-490.
37. Fransen, J., et al., Effectiveness of systematic monitoring of rheumatoid arthritis disease activity in daily practice: a multicentre, cluster randomised controlled trial. Ann Rheum Dis, 2005. 64(9): p. 1294-8.
38. Rezaei, H., et al., Diagnostic utility of musculoskeletal ultrasound in patients with suspected arthritis--a probabilistic approach. Arthritis Res Ther, 2014. 16(5): p. 448.
39. Brown, A.K., et al., An explanation for the apparent dissociation between clinical remission and continued structural deterioration in rheumatoid arthritis. Arthritis Rheum, 2008. 58(10): p. 2958-67.
40. Haavardsholm, E.A., et al., Ultrasound in management of rheumatoid arthritis: ARCTIC randomised controlled strategy trial. BMJ, 2016. 354: p. i4205.
41. Szkudlarek, M., et al., Ultrasonography of the metacarpophalangeal and proximal interphalangeal joints in rheumatoid arthritis: a comparison with magnetic resonance imaging, conventional radiography and clinical examination. Arthritis Res Ther, 2006. 8(2): p. R52.
42. Taibanguay, N., et al., Effect of patient education on medication adherence of patients with rheumatoid arthritis: a randomized controlled trial. Patient Prefer Adherence, 2019. 13: p. 119-129.
43. Toupin-April, K., et al., OMERACT Development of a Core Domain Set of Outcomes for Shared Decision-making Interventions. J Rheumatol, 2019. 46(10): p. 1409-1414.
44. Fransen, J. and P.L. van Riel, The Disease Activity Score and the EULAR response criteria. Rheum Dis Clin North Am, 2009. 35(4): p. 745-57, vii-viii.
45. Conforti, A., et al., Beyond the joints, the extra-articular manifestations in rheumatoid arthritis. Autoimmun Rev, 2021. 20(2): p. 102735.
46. Geenen, R., et al., EULAR recommendations for the health professional's approach to pain management in inflammatory arthritis and osteoarthritis. Ann Rheum Dis, 2018. 77(6): p. 797-807
47. Socialstyrelsen. Nationella riktlinjer för rörelseorganens sjukdomar Reumatoid artrit, axial spondylartrit, psoriasisartrit, artros och osteoporos, Stöd för styrning och ledning. 2021; Available from: www.socialstyrelsen.se/globalassets/sharepoint-dokument/artikelkatalog/nationella-riktlinjer/2021-1-7137.pdf">https://www.socialstyrelsen.se/globalassets/sharepoint-dokument/artikelkatalog/nationella-riktlinjer/2021-1-7137.pdf Hämtad 2021.01.26.
48. Brodin, N. and E. Swärdh, Kapitel: Fysisk aktivitet vid reumatoid artrit, in FYSS: Fysisk aktivitet i sjukdomsprevention och sjukdomsbehandling. 2017, Yrkesföreningar för Fysisk Aktivitet, YFA: Stockholm. p. www.fyss.se/wp-content/uploads/2018/01/Reumatoid-artrit.pdf">http://www.fyss.se/wp-content/uploads/2018/01/Reumatoid-artrit.pdf Hämtad 2021.03.15.
49. Raterman, H.G., et al., Work ability: a new outcome measure in rheumatoid arthritis? Scandinavian Journal of Rheumatology, 2010. 39(2): p. 127-131.
50. Bilberg, A., T. Bremell, and K. Mannerkorpi, Disability of the Arm, Shoulder and Hand questionnaire in Swedish patients with rheumatoid arthritis: A validity study. J Rehabil Med, 2012. 44(1): p. 7-11.
51. Eberhardt, K.B., B. Svensson, and U. Mortiz, Functional assessment of early rheumatoid arthritis. Br J Rheumatol, 1988. 27(5): p. 364-71.
52. Dellhag, B. and A. Bjelle, A Grip Ability Test for use in rheumatology practice. J Rheumatol, 1995. 22(8): p. 1559-65.
53. Bostrom, C., K. Harms-Ringdahl, and R. Nordemar, Clinical reliability of shoulder function assessment in patients with rheumatoid arthritis. Scand J Rheumatol, 1991. 20(1): p. 36-48.
54. Hurkmans, E.J., et al., Physiotherapy in rheumatoid arthritis: development of a practice guideline. Acta Reumatol Port, 2011. 36(2): p. 146-58.
55. Nordgren, B., et al., Criterion validation of two submaximal aerobic fitness tests, the self-monitoring Fox-walk test and the Astrand cycle test in people with rheumatoid arthritis. BMC Musculoskelet Disord, 2014. 15: p. 305.
56. Newcomer, K.L., H.E. Krug, and M.L. Mahowald, Validity and reliability of the timed-stands test for patients with rheumatoid arthritis and other chronic diseases. J Rheumatol, 1993. 20(1): p. 21-7.
57. Nordenskiold, U.M. and G. Grimby, Grip force in patients with rheumatoid arthritis and fibromyalgia and in healthy subjects. A study with the Grippit instrument. Scand J Rheumatol, 1993. 22(1): p. 14-9.
58. Brodin, N. and E. Swärdh, Kapitel: Fysisk aktivitet vid reumatoid artrit, in FYSS: Fysisk aktivitet i sjukdomsprevention och sjukdomsbehandling. 2017, Yrkesföreningar för Fysisk Aktivitet, YFA: Stockholm. p. www.fyss.se/wp-content/uploads/2018/01/Reumatoid-artrit.pdf">http://www.fyss.se/wp-content/uploads/2018/01/Reumatoid-artrit.pdf Hämtad 2021.03.15.
59. Lamb, S.E., et al., Exercises to improve function of the rheumatoid hand (SARAH): a randomised controlled trial. Lancet, 2015. 385(9966): p. 421-9.
60. Lorig, K., P.L. Ritter, and K. Plant, A disease-specific self-help program compared with a generalized chronic disease self-help program for arthritis patients. Arthritis Rheum, 2005. 53(6): p. 950-7.
61. Murray, K., et al., A multidisciplinary approach to reproductive healthcare in women with rheumatic disease. Ir J Med Sci, 2020. 189(1): p. 237-243.
62. Brito-Zerón P, et al., The clinical spectrum of autoimmune congenital heart block. Nat Rev Rheumatol, 2015, 11(5): p. 301-12.
63. Voshaar, M.J., et al., Patient-centred care in established rheumatoid arthritis. Best Pract Res Clin Rheumatol, 2015. 29(4-5): p. 643-63.
64. Zangi, H.A., et al., EULAR recommendations for patient education for people with inflammatory arthritis. Ann Rheum Dis, 2015. 74(6): p. 954-62.
65. Alten, R, et al, Physical and Emotional Burden of Rheumatoid Arthritis: Data from RA Matters, a Web-Based Survey of Patients and Healthcare Professionals. Rheumatol Ther, 2019. 6(4): p. 587-597.
66. Parenti, G., S.C.M. Tomaino, and S. Cipolletta, The experience of living with rheumatoid arthritis: A qualitative metasynthesis. J Clin Nurs, 2020. 29(21-22): p. 3922-3936.
67. Landgren, E., et al., "Mastering a New Life Situation" - Patients' Preferences of Treatment Outcomes in Early Rheumatoid Arthritis - A Longitudinal Qualitative Study. Patient Prefer Adherence, 2020. 14: p. 1421-1433.
68. Feldthusen, C. and K. Mannerkorpi, Factors of importance for reducing fatigue in persons with rheumatoid arthritis: a qualitative interview study. BMJ Open, 2019. 9(5): p. e028719.
69. Primdahl, J., et al., The Experience of people with rheumatoid arthritis living with fatigue: a qualitative metasynthesis. BMJ Open, 2019. 9(3): p. e024338.
70. Svensk reumatologis kvalitetsregister, PER Patientens egen registrering. Available from: https://srq.nu/om-per-patient/ Hämtad 2020.12.23.
71. Läkemedelsverket. Läkemedel vid osteoporos för att förhindra benskörhetsfrakturer 2020; Available from: www.lakemedelsverket.se/4998bd/globalassets/dokument/behandling-och-forskrivning/behandlingsrekommendationer/behandlingsrekommendation/behandlingsrekommendation-osteoporos.pdf">https://www.lakemedelsverket.se/4998bd/globalassets/dokument/behandling-och-forskrivning/behandlingsrekommendationer/behandlingsrekommendation/behandlingsrekommendation-osteoporos.pdf Hämtad 2021.03.15.
72. www.folkhalsomyndigheten.se/livsvillkor-levnadsvanor/fysisk-aktivitet-och-matvanor/fysisk-aktivitet/fysisk-aktivitet-pa-recept-far/">https://www.folkhalsomyndigheten.se/livsvillkor-levnadsvanor/fysisk-aktivitet-och-matvanor/fysisk-aktivitet/fysisk-aktivitet-pa-recept-far/ Hämtad 2023-05-22