Hitta på sidan
Sepsis hos vuxna
Nationellt kliniskt kunskapsstöd med regionala tillägg.
Diagnoskoder saknas
Diagnoskoder saknas
För närvarande är diagnoskoderna inte tillgängliga.
Vårdnivå, samverkan och remissrutiner
Remissrutiner
Remiss skickas till:
- Akutmottagningen Gällivare sjukhus
- Akutmottagningen Kalix sjukhus
- Akutmottagningen Kiruna sjukhus
- Akutmottagningen Piteå sjukhus
- Akutmottagningen Sunderby sjukhus
Omfattning av kunskapsstödet
Kunskapsstödet berör sepsis hos vuxna ur ett prehospitalt vårdperspektiv till exempel inom primärvården.
Personcentrerat och sammanhållet vårdförlopp
Vårdförlopp Sepsis inleds vid misstanke om allvarlig sepsis hos vuxen, på akutmottagning: Vårdförlopp Sepsis, 1177 för vårdpersonal.
Om hälsotillståndet
Definition
Sepsis är ett tillstånd med livshotande organdysfunktion som är orsakat av ett stört systemiskt svar på en infektion.
Sepsis är en klinisk diagnos där laboratorieprov kan stärka misstanken, men aldrig bekräfta eller utesluta sepsis.
Förekomst
I Sverige rapporteras cirka 500–800 fall av sepsis per 100 000 personer och år, vilket innebär att minst 50 000 personer insjuknar varje år. Personer i alla åldrar kan utveckla sepsis, men små barn, äldre individer och personer med kroniska sjukdomar har störst risk att insjukna. Sjukhusmortaliteten varierar oftast mellan 10–20 % beroende på studiedesign och undersökt population.
Orsaker
Sepsis utvecklas ibland från en lokaliserad infektion men kan också uppkomma utan föregående känd infektion.
De vanligaste patogenerna vid samhällsförvärvad sepsis är:
- Escherichia coli
- Stafylococcus aureus
- Streptococcus pneumoniae.
Riskfaktorer
Riskfaktorer för att utveckla sepsis är:
- hög ålder, skörhet eller uttalad malnutrition
- trauma, kirurgi eller annan invasiv åtgärd som prostatabiopsi, tandingrepp de senaste veckorna
- graviditet, förlossning de senaste veckorna
- skadad hudbarriär, sår, brännskador, blåsor, infektioner, intravenöst drogbruk
- förekomst av infart, till exempel central venkateter, urinkateter
- tillstånd med immunsuppression, cancer, splenektomi, transplanterad, viss läkemedelsbehandling
- komorbiditet såsom diabetes, uttalad obesitas, kronisk hjärt-, lung- eller njursvikt.
Utredning
Det centrala i bedömningen är att känna igen och identifiera patienter med tidiga tecken på misstänkt sepsis. Fokus ligger på allmäntillstånd, symptombedömning (allmänna och fokala) och en metodisk riskvärdering.
Resultat av undersökningar som till exempel CRP, leukocyter och kroppstemperatur kan ge stöd för att en patient har en infektion, men har begränsat värde vid riskvärdering för allvarlig infektion eller sepsis i primärvården.
Symtom
Sepsis kan vara svårt att känna igen. I många fall får sepsispatienten feber, frossa och påverkat allmäntillstånd men vissa patienter kan i stället ha normal eller låg kroppstemperatur. Symtom på begynnande sepsis kan uppstå snabbt och vara diffusa och utan fokala infektionssymtom.
Allmänna symtom som kan ses vid sepsis är:
- allmänpåverkan – frossa, oro, förvirring, förändrad medvetandegrad, akut påkommen uttalad trötthet
- avvikande kroppstemperatur – där temperaturen kan både vara låg (ibland under 36ᵒ C) och hög
- andningspåverkan – ökande andningsfrekvens, försämrad saturation
- cirkulatorisk påverkan – sjunkande systoliskt blodtryck, förhöjd puls
- försämrad urinproduktion – patienten har inte kissat på 12–24 timmar.
Lokala symtom som kan ses vid sepsis:
- gastrointestinala symtom som buksmärta, illamående, kräkningar, diarréer
- cerebrala symtom med svår huvudvärk, meningism, nackstelhet
- symtom från hud, leder och mjukdelar som tecken på infektion, ibland med petekier och/eller utslag
- urinvägssymtom (särskilt vid urinkateter), försämrad urinproduktion
- nytillkommen svår värk eller smärta.
Fokala symtom och tecken vid allvarlig infektion hos vuxna
Som tidigare nämnt förekommer insjuknande i sepsis utan förgående symptom från något fokalt infektionsfokus.
Samhällsförvärvad lunginflammation
Symtom vid lunginflammation innefattar ofta hosta, feber eller frossa, andfåddhet och ibland pleuritsmärta. Statusfynd vid lungauskultation är inte specifika för tillståndet, men om det finns en sidoskillnad vid auskultation med fokalt nedsatta andningsljud eller krepitationer kan detta tala för lunginflammation.
Febril urinvägsinfektion
Symtom vid febril urinvägsinfektion är frysningar, sjukdomskänsla, flanksmärta eller ländryggsmärta, och ibland illamående och kräkningar. Cystitsymtom såsom täta trängningar och smärta vid miktion behöver inte förekomma. Statusfynd kan vara dunkömhet över njurlogerna.
Hud- och mjukdelsinfektioner
Nekrotiserande mjukdelsinfektion inkluderar huden, subkutant fett och muskel innanför fascian. Ofta har patienten svår smärta i det infekterade området. Huden visar tecken som vid cellulit med erytem och svullnad, ibland krepitationer vid palpation och senare i förloppet en blå-grå missfärgning av huden. Ibland är hudförändringarna relativt diskreta, vilket gör att smärtan uppfattas som oproportionerligt kraftig. Den typiska nekrotiserande infektionen har ett galopperande förlopp där infektionstecken i huden sprider sig snabbt parallellt med utveckling av allmänna symtom.
Infektioner i buken
Allvarlig intraabdominell infektion kan orsakas av olika tillstånd såsom perforerad appendicit, komplicerad divertikulit med perforation eller abscess, gallgångsinfektioner och perforation i mag- tarmkanalen. Gemensamt för dessa tillstånd är lokaliserad eller generaliserad buksmärta, ökad kroppstemperatur och lokal eller generell peritonit.
CNS-infektioner
Feber och huvudvärk är klassiska symtom vid bakteriell meningit. Ofta förekommande tillsammans med ljusskygghet, påverkad kognition inklusive konfusion och somnolens, illamående och kräkningar. Hos vuxna är nackstyvhet vid passiv flexion i halsryggen ett vanligt statusfynd. Det är ett mycket allvarligt tecken om infektionssymtom förekommer samtidigt som ett snabbt progredierande petekialt utslag, med eller utan tecken på meningit. I en liten del av fallen går förloppet mycket snabbt mot fulminant sepsis.
Handläggning vid utredning
Riskvärdering - vuxna
En noggrann anamnes och bedömning av status är avgörande för rätt diagnos.
Om det gäller en akut sjuk patient, och infektion misstänks, är den viktigaste och första uppgiften att avgöra sjukdomens svårighetsgrad och bedöma individens risksituation, inklusive epidemiologi såsom reseanamnes. Bedöm patienten utan dröjsmål oavsett om patienten har kontaktat vården via internet, telefon eller gjort ett fysiskt besök. Detta kan göras genom att metodiskt kartlägga:
- allmänna symtom och allmänpåverkan (avsaknad av feber utesluter inte en allvarlig infektion)
- fokala symtom
- patientens individuella risksituation.
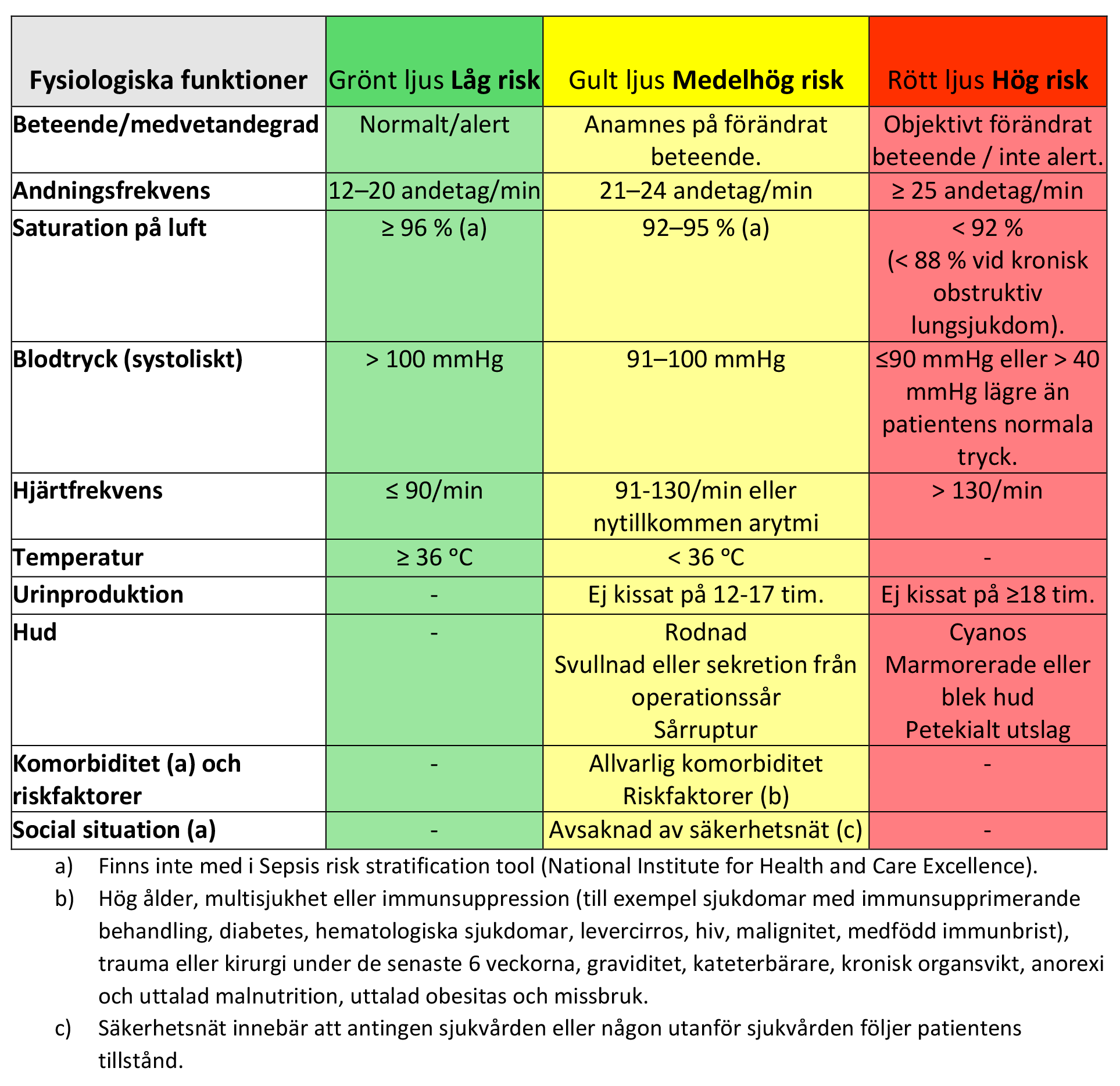
Den initiala fysiska bedömningen ska alltid omfatta en värdering av allmäntillståndet, tillsammans med screening för allvarlighetsgrad och organsvikt utifrån fysiologiska funktioner som beteende och medvetandegrad, andningsfrekvens, saturation, blodtryck, hjärtfrekvens och temperatur.
Därefter går det att göra en mer specifik undersökning beroende på symtomatologin. Vid oklara fall ska undersökningen även innefatta en noggrann undersökning av hud, mun och svalg, lymfkörtlar, hjärta, lungor och buk samt en kontroll av nackstyvhet.
En hjälp i riskvärderingen utgör Strama-verktyget. Tänk på att en uppfylld parameter räcker för riskvärdering till gul ljus (medelhög risk) respektive rött ljus (hög risk).
Tillgänglig tabell finns i Bilaga A – Handläggning vid utredning (pdf).
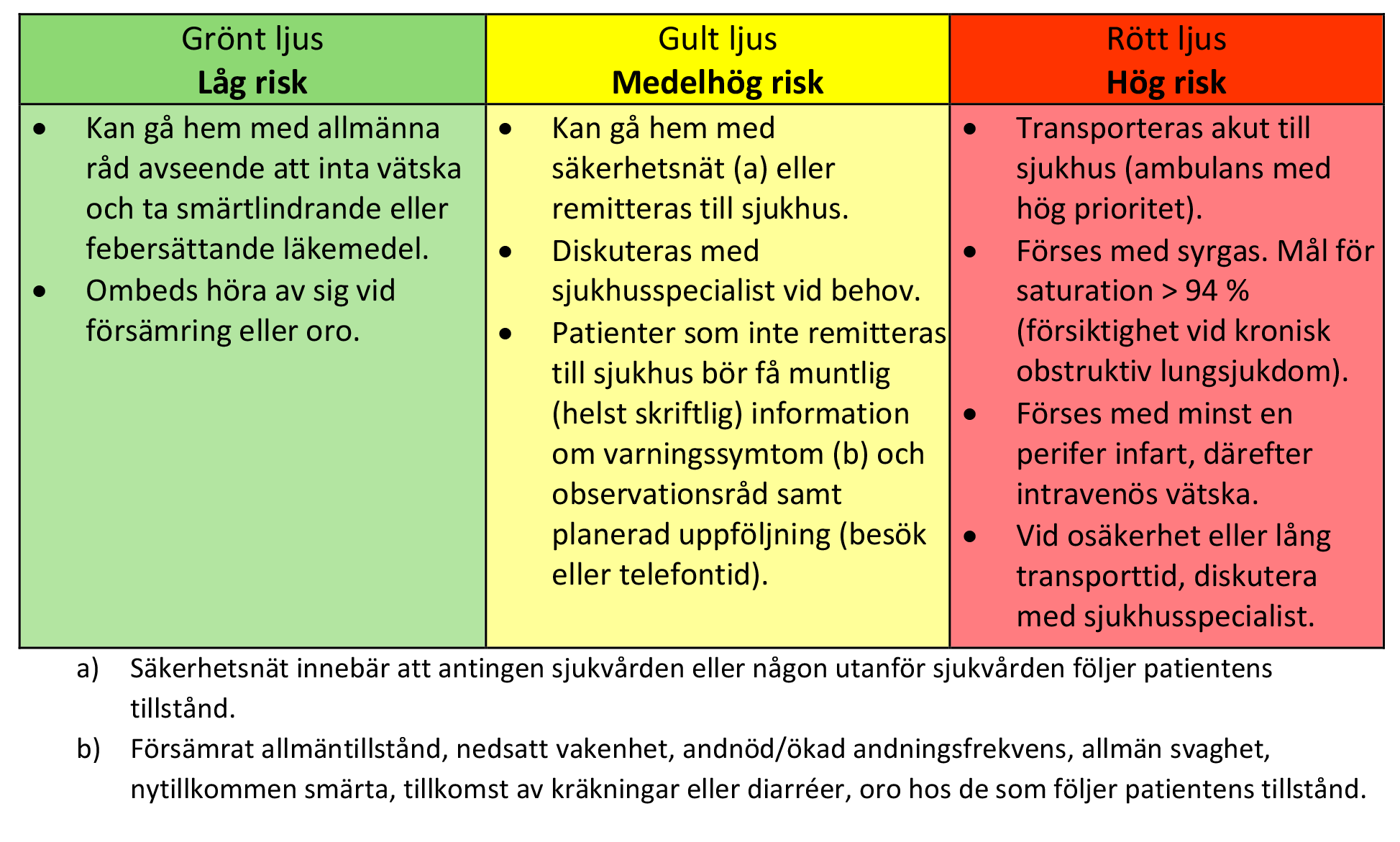
Åtgärder – vuxna vid tecken på allvarlig infektion
Rekommenderad handläggning av patienter med misstänkta infektioner utanför sjukhus, uppdelade i riskgrupper utifrån utförd riskvärdering för allvarlig infektion/sepsis.
Tillgänglig tabell finns i Bilaga A - handläggning vid utredning (pdf).
Provtagningar
Lägg upp två elektroniska remisser för en blododling; en remiss per flaskpar.
Varje remiss genererar två unika etiketter, en för aerob respektive anaerob
flaska. Lägg upp VAS-koderna aeBodl + anBodl i varje remiss.
Vid misstanke om svampsepsis skall Mycosis-flaskan användas, VAS-provkod: mycos
Vid blododling på små barn (eller svårstuckna patienter) med en PED-flaska
används VAS-provkod: ped
Viktig remissinformation
• Provlokalisation (perifer ven eller typ av kärlkateter), behövs speciellt
för diagnos av kateterrelaterad sepsis.
• Om det är par 1, par 2 eller par 3 (endokarditmisstanke)
• Tidpunkt för provtagning
• Kliniska symtom, misstänkt fokus och antibiotikabehandling
• Ev. svampfrågeställning om Mycosis-flaska ej tagits
• Ev. misstanke om endokardit, tularemi eller brucella
Läs mer på vårdgivarwebben Norrbotten
Behandling
Handläggning av misstänkt sepsis
Målet för primärvården är att:
- identifiera patienter med misstänkt sepsis som är i behov av akut bedömning på sjukhus
- utföra livräddande åtgärder i väntan på att ambulanstransport anländer.
Stegvis handläggning vid misstänkt sepsis hos vuxna
Utför nedanstående åtgärder stegvis vid misstänkt sepsis (Rött ljus – Högrisk):
- Larma ambulanssjukvård. Vid misstänkt sepsis ska transport alltid ske med ambulans.
- Ge syrgas (upp till 5 liter på grimma, mer än 5 liter på mask):
- För lungfriska, ge 2–5 liter/min. initialt och öka vid behov, målet är syresättning på 92–95 %.
- För patient med känd KOL, ge 1–2 liter/min. initialt och öka vid behov. Målet är syresättning 88–92 %, där 92 % är max. Beakta risken för koldioxidretention.
- Sätt perifer venkateter (PVK) av storlek 1,2–1,3 mm (grön) eller större, gärna i båda armarna.
- Ge Ringer-Acetat:
- vid systoliskt blodtryck över 90 mmHg, ge 1000 ml på 1–2 timmar
- vid systoliskt blodtryckunder 90 mmHg, ge 1000 ml på 30 minuter och upprepa till systoliskt blodtryck över 90 mmHg.
- Utför upprepade täta kontroller av blodtryck, puls, syresättning, andningsfrekvens och vakenhet till dess ambulanstransport anländer.
- Om beräknad transporttid till sjukhus överstiger 60 minuter, ta odling från blod och överväg en engångsdos med intravenöst antibiotikum i samråd med mottagande sjukhusläkare.
Uppföljning
Uppföljning efter sepsis
Med tanke på att sepsis kan leda till långtidskomplikationer har många patienter behov av klinisk uppföljning efter sepsis. I samband med utskrivning från sjukhus efter sepsisvård rekommenderas därför ställningstagande till klinisk uppföljning med dokumentation om ställningstagandet i patientjournalen. Uppföljningen kan ske i form av återbesök eller telefonuppföljning vid sjukhusklinik, remiss till primärvården eller remiss till rehabiliteringsenhet.
Komplikationer
De flesta som haft sepsis återhämtar sig inom några veckor till månader efter utskrivningen. Men en del individer kan i efterförloppet utveckla medicinska, kognitiva och psykiatriska långtidskomplikationer som till exempel:
- nedsatt organfunktion
- muskelsvaghet och nedsatt motorik och balans
- hjärntrötthet
- posttraumatiskt stressyndrom (PTSD), framför allt efter intensivvård i respirator
- amputation av extremitet.
Dessa besvär kan leda till olika svårigheter i vardagen, som att klara av dagliga sysslor eller behov.
Försäkringsmedicin och intyg
Sjukskrivning
Socialstyrelsen har inte upprättat något särskilt försäkringsmedicinskt beslutstödet för Sepsis. Behovet av sjukskrivning och bedömning av arbetsförmågan görs individuellt, patienten kan ha kvarstående trötthet med kognitiv påverkan i efterförloppet.
Patientmedverkan och kommunikation
Stöd och information för patient och närstående
Relaterad information
Behandlingsrekommendationer för vanliga infektioner i öppenvård, Folkhälsomyndigheten
Sepsis och septisk chock – Vårdprogram från SILF, Svenska infektionsläkarföreningen
Länk till Primärvård, Tecken på allvarlig infektion hos vuxna: Strama Nationell
Region Norrbottens lokala tillägg har tagits fram i samarbete med allmänläkarkonsult (ALK) för akut vård och laboratoriemedicin länsklinik.