Hitta på sidan
Hjärtsvikt
Nationellt kliniskt kunskapsstöd med regionala tillägg.
Diagnoskoder saknas
Diagnoskoder saknas
För närvarande är diagnoskoderna inte tillgängliga.
Omfattning av kunskapsstödet
Kunskapsstödet behandlar omhändertagande av hjärtsvikt i primärvården.
Personcentrerat och sammanhållet vårdförlopp
Personcentrerat och sammanhållet vårdförlopp Hjärtsvikt, 1177 för vårdpersonal
Om hälsotillståndet
Definition
Hjärtsvikt är ett heterogent tillstånd med flera olika bakomliggande orsaker. Det kännetecknas av typiska symtom som till exempel andfåddhet, trötthet och underbensödem. Hjärtsvikt kan ge kliniska fynd som till exempel halsvenstas, rassel på lungorna och ödem. Tillståndet beror på en strukturell eller funktionell störning i hjärtat, som resulterar i förhöjda fyllnadstryck och/eller nedsatt pumpförmåga.
Hjärtsvikt kan klassificeras utifrån:
- akut eller kronisk
- klinisk svårighetsgrad utifrån NYHA (New York Heart Association)
- ejektionsfraktion (EF).
NYHA delas upp i följande kliniska svårighetsgrader:
- NYHA I - nedsatt hjärtfunktion utan symtom.
- NYHA II - lätt hjärtsvikt med symtom vid mer än måttlig fysisk aktivitet. Klarar vardaglig aktivitet men blir andfådd vid snabb gång, när hen går i uppförsbackar eller bär tungt.
- NYHA III - medelsvår hjärtsvikt med symtom vid lätt—måttlig fysisk aktivitet. Andfåddhet vid kortare promenad (till exempel 50— 100 m på plan mark), vid påklädning eller lätt hushållsarbetet.
- NYHA IV - svår hjärtsvikt med symtom vid minsta ansträngning eller i vila.
Hjärtsvikt klassificeras utifrån ejektionsfraktion (EF) enligt följande:
- HFpEF (Heart Failure with Preserved Ejection Fraction) - hjärtsvikt med bevarad ejektionsfraktion (EF 50% eller mer).
- HFmrEF (Heart Failure with Mildly Reduced Ejection Fraction) - hjärtsvikt med lätt nedsatt ejektionsfraktion (EF 41–49 %).
- HFrEF (Heart Failure with Reduced Ejection Fraction) - hjärtsvikt med nedsatt ejektionsfraktion (EF 40% eller mindre).
Grundregeln vid klassificering baserad på EF är att patienten kategoriseras utifrån den lägst uppmätta ejektionsfraktionen. Det innebär att om en patient förbättras från nedsatt till bevarad ejektionsfraktion bedöms patienten fortfarande ha HFrEF.
Förekomst
Hjärtsvikt förekommer hos ca 1–2 % av befolkningen i Sverige. Prevalensen ökar med åldern.
Orsaker
Vanliga orsaker till hjärtsvikt är:
- ischemisk hjärtsjukdom, med eller utan bakomliggande hjärtinfarkt
- hypertoni
- klaffsjukdom
- hjärtmuskelsjukdom (kardiomyopati)
- arytmier
- metabol orsak (till exempel diabetes och tyreotoxikos)
- alkohol, kardiotoxiska läkemedel eller droger, till exempel cytostatika och amfetamin
- hjärtmuskelinflammation (myokardit).
Vanliga tillstånd som kan bidra till försämrad hjärtsvikt är:
- anemi
- infektioner
- försämrad njurfunktion
- försämrad KOL
- behandling med COX-hämmare.
Samsjuklighet
Vanlig förekommande samsjuklighet utöver hjärt-kärlsjukdomar är:
- diabetes, obesitas
- kronisk njursjukdom (CKD)
- KOL
- obstruktiv sömnapné
- anemi eller järnbrist
- depression/ångest
- sexuell dysfunktion.
Sjukdomsförlopp
Hjärtsvikt är en progressiv sjukdom där förloppet varierar beroende på bakomliggande orsak, behandling och individuella riskfaktorer.
Den genomsnittliga 5-årsöverlevnaden efter diagnos är ca 50%.
Utredning
Symtom
Vanliga symtom är:
- dyspné – särskilt vid ansträngning eller vid liggande (ortopné)
- paroxysmal nattlig dyspné
- nattlig hosta
- trötthet
- nedsatt kondition och allmäntillstånd
- viktuppgång
- hjärtklappning
- nokturi (att vakna flera gånger under natten för att kissa).
Anamnes
Ta anamnes avseende:
- aktuella symtom, debut och förlopp
- tillstånd som kan orsaka och försämra hjärtsvikt eller leda till liknande symtom
- aktuella läkemedel
- alkohol- och tobaksbruk.
Status
Bedöm följande vid status:
- allmäntillstånd – andning, dyspné, kalla händer och fötter, cyanos, halsvenstas och perifera ödem
- hjärta – snabb eller oregelbunden puls och blåsljud
- lungor – takypné, rassel (främst basalt), ronki och dämpning
- blodtryck
- buk – leverförstoring och ascites
- vikt – viktökning.
Handläggning vid utredning
Handläggning vid utredning syftar till att:
- utesluta andra orsaker till symtomen
- fastställa diagnosen hjärtsvikt
- bedöma grad och typ av hjärtsvikt
- fastställa orsaken till hjärtsvikt
- bedöma behov av att utreda tillstånd som kan försämra hjärtsvikt.
Kontrollera EKG och NT-proBNP vid misstänkt hjärtsvikt. Ett normalt EKG eller ett lågt NT-proBNP gör diagnosen hjärtsvikt osannolik.
Förhöjt NT-proBNP är ospecifikt och ses vid till exempel ökad ålder, förmaksflimmer, KOL, nedsatt njurfunktion och annan svår sjukdom.
Vid NT-proBNP mindre än 125 ng/L är sannolikheten för hjärtsvikt mycket låg.
Vid nivåer 125–400 ng/L är specificiteten för hjärtsvikt låg.
Handläggning vid hög misstanke om nyupptäckt hjärtsvikt
Vid typiska symtom och följande nivåer på NT-proBNP bedöms det föreligga en hög misstanke om nyupptäckt hjärtsvikt och vidare utredning rekommenderas enligt följande:
- Vid NT-proBNP mer än eller lika med 2000 ng/L*. I detta fall bör ekokardiografi utföras inom 14 dagar.
- Vid NT-proBNP 400–2000 ng/L*. I detta fall bör ekokardiografi utföras inom 30 dagar.
- Vid NT-proBNP 125–400 ng/L* och vid hög klinisk misstanke om hjärtsvikt som baseras på en sammanvägd bedömning av symtom, statusfynd och riskfaktorer. Ekokardiografi bör då utföras inom 30 dagar.
* Följande åldersanpassade gränser på NT-proBNP kan vara vägledande när aktuella symtom bör inge hög misstanke om nyupptäckt hjärtsvikt:
- Vid ålder under 50 år är gränsen över 400 ng/L.
- Vid ålder 50–75 år är gränsen över 900 ng/L.
- Vid ålder över 75 år är gränsen över 1800 ng/L.
Provtagningar
Överväg följande laboratorieprover:
- blodstatus
- natrium, kalium och krea (eGFR)
- glukos och eventuellt HbA1c
- TSH
- CRP
- järnstatus (ferritin, järn, transferrin och transferrinmättnad)
- NT-proBNP.
Undersökningar
Ekokardiografi är avgörande för att diagnostisera hjärtsvikt och används för att klassificera typen av hjärtsvikt utifrån ejektionsfraktion (EF). Mer information finns under rubrik Definition.
Vid HFpEF då EF är 50% eller mer krävs andra ekokardiografiska fynd än nedsatt EF för att kunna diagnostisera hjärtsvikt, som till exempel vänsterkammarhypertrofi, förstoring av vänster förmak eller tecken på diastolisk dysfunktion (avvikande kammarkontraktion).
Ytterligare fynd vid ekokardiografi som kan stödja diagnosen hjärtsvikt inkluderar klaffel, pulmonell hypertension, perikardvätska samt dyskinesi (avvikande kammarkontraktion).
Diagnoskriterier
För att ställa diagnosen hjärtsvikt krävs att båda följande kriterier är uppfyllda:
- typiska symtom och kliniska fynd som stödjer diagnosen hjärtsvikt
- ekokardiografi som påvisar hjärtdysfunktion förenlig med hjärtsvikt.
NT-proBNP kan användas för att utesluta eller styrka misstanken om hjärtsviktsdiagnos vid osäkerhet. Mer information finns i Handläggning vid utredning.
Kriterier som talar emot diagnosen
Ett normalt EKG eller normala eller låga värden NT-proBNP gör diagnosen hjärtsvikt osannolik.
Differentialdiagnoser
Överväg följande differentialdiagnoser:
- lungsjukdom – till exempel KOL eller lungembolism
- ischemisk hjärtsjukdom – angina pectoris eller tyst (smärtfri) hjärtinfarkt
- venös insufficiens
- njursvikt
- infektion/sepsis
- obesitas
- anemi.
Behandling
Handläggning vid behandling
Anpassa behandlingen utifrån typ av hjärtsvikt baserad på ejektionsfraktion (EF), klinisk svårighetsgrad (NYHA), förekomst av samsjuklighet samt patientens individuella förutsättningar.
Överväg följande behandlingsinsatser:
- initiering eller justering av läkemedelsbehandling utifrån typ av hjärtsvikt, ge diuretika vid behov
- kontakt med teambaserad hjärtsviktsmottagning vid HFrEF och HFmrEF
- kontakt med fysioterapeut
- kontakt med dietist, särskilt vid ofrivillig viktnedgång, BMI under 22 eller obesitas
- patientutbildning och information om egenvård
- säkerställ uppdaterat vaccinationsskydd mot influensa, pneumokocker och covid-19.
Läkemedelsbehandling
Läkemedelsbehandling rekommenderas utifrån typ av hjärtsvikt, baserat på hjärtats ejektionsfraktion (EF), och indelas i följande fyra grupper:
- läkemedelsbehandling HFrEF
- läkemedelsbehandling vid HFmrEF
- läkemedelsbehandling vid HFpEF
- läkemedelsbehandling när HFrEF övergår till förbättrad EF.
Läkemedelsbehandling vid HFrEF (EF 40 % eller mindre)
Basbehandling vid HFrEF
De flesta patienter med HFrEF ska erbjudas basbehandling som består av läkemedel från fyra olika preparatgrupper:
- ACE-hämmare (ACEh), vid intolerans rekommenderas angiotensinreceptorblockerare (ARB)
- Betablockerare (BB)
- SGLT2-hämmare (SGLT2h)
- Mineralkortikoidreceptorantagonist (MRA).
Behandlingen inleds vanligen med två basläkemedel eller tillägg av ett till två läkemedel ifall patienten redan står på behandling med några av basläkemedlen.
Insättning och upptitrering av basbehandling sker med fördel på teambaserad hjärtsviktsmottagning,
Insättning av samtliga fyra basläkemedel rekommenderas, helst inom fyra veckor.
Ordningsföljden vid insättning har mindre betydelse men väljs utifrån patientens sjukdomsprofil och redan befintlig medicinering.
En låg dos av samtliga fyra basläkemedel är viktigare än är att först nå måldos för enskilt preparat.
Följ upp behandling, utvärdera effekten och titrera upp till måldos eller individuellt optimal dos.
Utöver basbehandling rekommenderas diuretika (loopdiuretika) vid behov vid vätskeretention. Dos och behandlingslängd av diuretika (loopdiuretika) justeras efter symtom och torrvikt (patientens normalvikt då vätskebalansen bedöms vara i balans).
Järnbrist är vanligt vid hjärtsvikt. Intravenös järnbehandling kan förbättra livskvaliteten och minska behovet av sjukhusvård för patienter med HFrEF. Intravenös järnbehandling ska övervägas (med eller utan anemi) vid S-ferritin mindre än 100 mikrogram/L eller vid S-ferritin 100–299 mikrogram/L och P-transferrinmättnad mindre än 0,2 (20%)
Tilläggsbehandling vid HFrEF
Vid kvarstående symtom rekommenderas ställningstagande till tilläggsbehandling inom specialiserad vård, som till exempel sviktpacemaker (CRT), ICD, farmakologisk behandling inom specialiserad vård, ablation och hjärttransplantation.
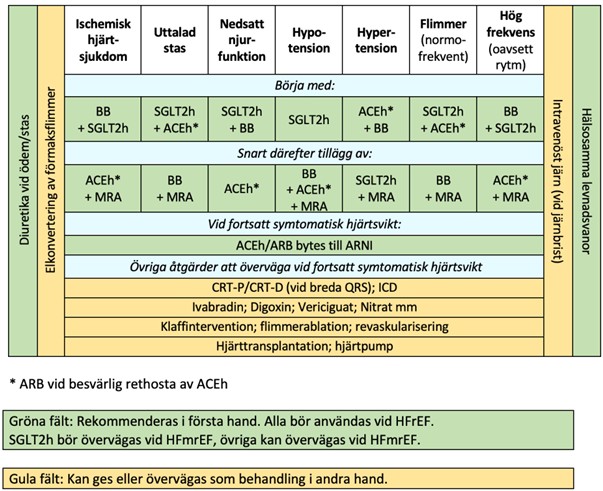
Läkemedelsbehandling vid HFmrEF (EF 41–49 %)
HFmrEF (EF 41–49%) betraktas som en form av HFrEF (EF 40% eller mindre) och samma läkemedelsbehandling rekommenderas vid HFmrEF som vid HFrEF (se Läkemedelsbehandling vid HFrEF ovan).
Läkemedelsbehandling vid HFpEF (EF 50 % eller mer)
Vid HFpEF bör behandlingen främst inriktas på att:
- optimera behandlingen av underliggande hjärtkärlsjukdomar och annan samsjuklighet
- initiera behandling med SGLT2-hämmare
- ge diuretika vid behov för symtomlindring vid vätskeretention.
Läkemedelsbehandling när HFrEF övergår till förbättrad EF
Patienter med tidigare nedsatt ejektionsfraktion (EF 40% eller mindre) som uppvisar förbättring (EF 40% eller mer) ska fortsatt behandlas enligt riktlinjer för HFrEF, eftersom utsättning eller dosreduktion av läkemedel avsevärt ökar risken för allvarlig försämring.
Egenvård
Ge patientinformation kring egenvård som omfattar:
- minskat saltintag, bör begränsas till under 5–6 gram
- begränsning av alkoholkonsumtion, som både kan utlösa och försämra hjärtsvikt
- rökstopp, som rekommenderas starkt
- att hålla en hälsosam vikt.
Vätskerestriktion är vanligtvis inte nödvändig och kan göra mer skada än nytta, men kan övervägas vid avancerad hjärtsvikt med återkommande vätskeretention och/eller svår hyponatremi. Vid varmt väder, illamående eller kräkningar kan vätskeintaget dock behöva ökas.
Rekommendera patienten att:
- Följa sina symtom regelbundet, särskilt hosta och andfåddhet.
- Kontrollera sin vikt regelbundet för att upptäcka vätskeretention. Detta kan behövas från varje månad till dagligen.
- Vid snabb viktökning (cirka mer än 2 kg på 3 dagar) kontakta vården eller ta extra vätskedrivande läkemedel enligt ordination.
Fysioterapi
Fysisk träning är en viktig del av behandlingen och bör initieras tidigt, antingen i hemmet eller i grupp.
Träningen bör:
- vara individanpassad och utformas av fysioterapeut
- genomföras regelbundet och inkludera både kondition och styrka
- initieras och följas upp där patienten behandlas för sin hjärtsvikt.
Förbättrad klinisk funktionsnivå ses främst vid stabil hjärtsvikt i NYHA-klass I-III.
Rehabilitering
Hjärtrehabilitering är en evidensbaserad behandling som förbättrar livskvalitet, ökar fysisk kapacitet och minskar risken för återinläggning av patienter med hjärtsvikt (HFrEF och HFmrEF). Behandlingen bör vara strukturerad och genomföras av ett multiprofessionellt team utifrån patientens behov.
Rehabilitering av fysioterapeut
Fysisk träning (konditions- och styrketräning) är den centrala och mest evidensbaserade komponenten inom hjärtrehabilitering. Träningen bör vara regelbunden, individanpassad, utformad och övervakad av fysioterapeut med tillräcklig erfarenhet och kompetens inom hjärtrehabilitering.
Rehabilitering av arbetsterapeut
Arbetsterapeut kan erbjuda stöd för aktiviteter i det dagliga livet (ADL) och strategier för att anpassa vardagen utifrån förmåga.
Dietist
Dietist kan ge råd för att förebygga och behandla malnutrition samt hantera över- och undervikt.
Levnadsvanor
Rekommendationerna gällande levnadsvanor följer i stort sett samma principer som vid hjärt- och kärlprevention och behandling av övriga hjärt- och kärlsjukdomar. Råden bör anpassas individuellt utifrån patientens riskfaktorer, samsjuklighet och förutsättningar
Mer information om levnadsvanor finns i Nationellt vårdprogram vid ohälsosamma levnadsvanor - prevention och behandling, 1177 för vårdpersonal.
Palliativ vård
För patienter med avancerad hjärtsvikt i sent sjukdomsskede syftar behandlingen till att lindra symtom och förbättra livskvaliteten.
Palliativ vård vid hjärtsvikt bygger ofta på samverkan mellan olika vårdgivare, inklusive specialiserad vård, primärvård, hemsjukvård, avancerad sjukvård i hemmet (ASIH), hospice och kommunal vård.
Patienter med hjärtsvikt är ofta underrepresenterade i palliativ vård. För att säkerställa att deras behov tillgodoses är det avgörande att regelbundet utvärdera behovet av palliativa insatser, särskilt vid upprepade sjukhusinläggningar som är ett prognostiskt allvarligt tecken.
I sent sjukdomsskede bör samtal vid allvarlig sjukdom erbjudas. I detta samtal bör prognos, behandlingsmål och patientens önskemål diskuteras.
För patienter med hjärtsvikt har de flesta läkemedelsbehandlingar både prognostiska och symtomlindrande effekter. Därför behöver aktiv behandling inte nödvändigtvis minskas eller avslutas i det palliativa skedet.
ICD bör stängas av i sent palliativt skede, i samråd med patient och närstående.
Mer information och råd om palliativ vård vid hjärtsvikt finns i Bilaga F - Palliativ vård vid hjärtsvikt i Personcentrerat och sammanhållet vårdförlopp Hjärtsvikt, 1177 för vårdpersonal.
Uppföljning
Regelbundna kontroller planeras utifrån individuella behov och samsjuklighet.
Komplikationer
Komplikationer till hjärtsvikt
Komplikationer till hjärtsvikt är:
- akut lungödem
- tromboembolisk sjukdom
- kakexi
- depression och sömnstörning.
Komplikationer till behandlingen
Komplikationer till hjärtsviktsbehandling är vanliga. För att minska risken för allvarliga biverkningar bör läkemedelsbehandlingen anpassas i följande situationer:
- Vid uttorkning, diarré, kräkningar, fasta eller akut sjukhuskrävande sjukdom - gör behandlingsuppehåll med SGLT-2 hämmare.
- Vid diarré eller uttorkning - halvera dosen eller gör tillfälligt behandlingsuppehåll med diuretika och ACE-hämmare (eller ARB).
- Vid åtgärdskrävande hypotension - minska först loopdiuretika, därefter eventuellt MRA eller RAAS-blockerare och i undantagsfall betablockerare.
- Vid hyperkalemi - informera patienten om att natriumreducerat bordssalt ofta innehåller extra kalium och bör undvikas. Behandla utifrån uppmätt kaliumvärde:
- 5,5 mmol/L eller lägre kan ofta accepteras men bör följas upp.
- 5,6–6,0 mmol/L bör föranleda dosreduktion eller utsättning av MRA och/eller RAAS-blockerare.
- Över 6,0 mmol/Lbör föranleda att den senast tillagda eller dosökade MRA och/eller RAAS-blockerare avslutas omedelbart. Återintroduktion i lägre dos kan övervägas senare.
RAAS-blockerare omfattar ACE-hämmare, ARB, ARNI, spironolakton och eplerenon.
Kvalitetsuppföljning
Indikatorer för uppföljning
Kvalitetsindikatorkatalog (KiK).
Kvalitetsregister
Patientmedverkan och kommunikation
Relaterad information
Nationella riktlinjer för hjärtsjukvård - Stöd för styrning och ledning, Socialstyrelsen
Läkemedelsbehandling vid kronisk hjärtsvikt - Regionernas samverkansmodell för läkemedel
Lokala tillägg om läkemedelsbehandling är gjorda av Norrbottens läkemedelskommitté.
Referenser
Referenser för hela kunskapsstödet. [1]
1. McDonagh TA, Metra M, Adamo M, Gardner RS, Baumbach A, Bohm M, et al. 2021 ESC Guidelines for the diagnosis and treatment of acute and chronic heart failure. Eur Heart J. 2021;42(36):3599-726