Hitta på sidan
Akut trångvinkelattack
Nationellt kliniskt kunskapsstöd med regionala tillägg.
Diagnoskoder saknas
Diagnoskoder saknas
För närvarande är diagnoskoderna inte tillgängliga.
Omfattning av kunskapsstödet
Kunskapsstödet omfattar diagnostisering, behandling och uppföljning av akut trångvinkelattack. Tillståndet kräver akut omhändertagande på ögonklinik. Om patienten befinner sig långt ifrån en ögonklinik ska behandling initieras i primärvård efter kontakt med ögonspecialist.
Om hälsotillståndet
Definition
Akut trångvinkelattack är en symtomgivande och kraftig ögontryckstegring orsakad av en sluten kammarvinkel som kan ge skador på papill och synfält.
När iris hamnar i kontakt med trabekelverket blockeras utflödet av kammarvatten och trycket i ögat stiger. Detta är kliniskt relevant när kontakten omfattar 180 grader eller mer. Kontakten kan vara appositionell (reversibel) eller synekiorsakad (irreversibel), båda formerna kan ha flera bakomliggande orsaker.
Specifik diagnoskod för akut trångvinkelattack saknas. Tillståndet benämns ibland felaktigt som akut glaukom.
Fynd som förekommer vid primärt trånga kammarvinklar beskrivs i tabell 1. Tillståndet definieras enligt följande:
- Misstänkt trång kammarvinkel innebär att det finns trånga kammarvinklar med iridotrabekulär kontakt i två eller fler kvadranter. Ögontrycket är normalt, inga perifera anteriora synekier (PAS) eller glaukomskador föreligger.
- Trång kammarvinkel innebär att det föreligger iridotrabekulär kontakt med PAS i kammarvinkeln eller förhöjt ögontryck utan glaukomskador på papill och synfält.
- Trångvinkelglaukom definieras som ett tillstånd med trång kammarvinkel i kombination med glaukomskador på papill och synfält. I praktiken förekommer dessutom ofta förhöjt ögontryck och PAS samt anamnes på en eller flera akuta tryckattacker.
Definitioner och fynd
| Diagnos | Diagnoskod | Engelska | Förhöjt ögontryck | Perifera anteriora synekier (PAS) | Glaukomskada på papill och/eller synfält |
|---|---|---|---|---|---|
| Akut trångvinkelattack | Saknas | Acute angle closure, AAC | ++ | +/- | +/- |
| Misstänkt trång kammarvinkel | H400B | Primary angle closure suspect, PACS | - | - | - |
| Trång kammarvinkel (förekomst av antingen förhöjt ögontryck eller förekomst av PAS) | H400B | Primary angle closure, PAC | +/- | +/- | - |
| Trångvinkelglaukom | H402 | Primary angle closure glaucoma, PACG | +/- | +/- | + |
Trångvinkelattack innebär inte nödvändigtvis att patienten har trångvinkelglaukom.
Förekomst
Incidens
Incidensen av akut trångvinkelattack varierar geografiskt. I Sverige finns inga publicerade siffror men i Finland rapporteras 3,8 attacker per 100 000 personer och år. I Kina är akut trångvinkelattack betydligt vanligare, med en årlig incidens på 10,4 per 100 000 personer som är 30 år eller äldre.
Prevalens
Trångvinkelglaukom utgör en mycket liten del av alla glaukom i Sverige. I en europeisk befolkning har prevalensen skattats till 0,4 %. I Asien är trångvinkelglaukom betydligt vanligare och bland inuiter på Grönland är prevalensen 2,5 %.
Orsaker
Etiologi och patogenes
Vid primärt trång kammarvinkel finns en anatomisk predisposition. Vid sekundärt trång kammarvinkel finns en annan bakomliggande orsak, med eller utan anatomisk predisposition.
Beroende på var den anatomiska orsaken till det försämrade utflödet av kammarvätska återfinns kan mekanismerna delas in i fyra grupper:
- iris- och pupillrelaterade – vanligen pupillblock
- ciliarkroppsrelaterade – vanligen platåiris
- linsrelaterade – vanligen ökad linstjocklek till följd av kataraktutveckling
- relaterade till mekanismer bakom linsen – till exempel aqueous misdirection.
Flera mekanismer kan förekomma samtidigt.
Primär trångvinkelattack
Pupillblock är den vanligaste orsaken till primär trångvinkelattack och står för upp till 75 % av fallen. Vid pupillblock ökar trycket bakom iris. Det leder till att iris täpper till trabekelverket och ögontrycket stiger snabbt. Tillståndet förekommer främst hos personer med korta ögon, där främre kammaren redan är grund och blir ännu grundare med åren till följd av att linsen växer. Många trångvinkelattacker orsakade av andra mekanismer än pupillblock innehåller ofta ett inslag av pupillblock.
Vid platåiris, som utgör en liten del av fallen, täpper iris till trabekelverket på grund av en anteriort placerad ciliarkropp. Detta ger en avvikande iriskonfiguration som kan påvisas vid indentationsgonioskopi, ultraljudsbiomikroskopi (UBM) eller optical coherence tomography (OCT) av främre segmentet.
Leta primärt efter andra orsaker än en trång kammarvinkel vid akut tryckstegring i ett kataraktopererat öga. Detta eftersom pseudofaki normalt öppnar kammarvinkeln.
Sekundär trångvinkelattack
Matur katarakt med svällande lins, där främre kammaren blir uppgrundad, är en sekundär orsak till trångvinkelattack. Tillståndet ökar risken för akut tryckstegring med pupillblock, även kallat fakomorf tryckstegring eller fakomorft glaukom.
Andra sekundära orsaker till trångvinkelattack inkluderar bland annat:
- medikamentell orsak, mer information finns under rubrik Riskfaktorer
- neovaskularisation i kammarvinkeln
- främre synekier, orsakade av tidigare inflammation.
Andra orsaker till sekundär trångvinkelattack är trauma, tumörer, skleriter, sfärofaki och ektopia lentis. Även aqueous misdirection, tidigare kallat ”malignt glaukom” är en ovanlig orsak. Det uppstår oftast efter intraokulära kirurgiska operationer, som till exempel främre kammarkirurgi, trabekulektomi eller näthinneoperation, där det utvecklas partiell ciliarkroppsavlossning med kammarvattencirkulation in i glaskroppen. Glaskroppsvolymen ökar och ger upphov till framåtförskjutning av iris-linspaketet med uppgrundad kammare och en snabb tryckstegring som följd.
Vid fakomorf tryckstegring brukar det föreligga en tydlig skillnad i centrala kammardjupet mellan ögonen.
Riskfaktorer
Följande faktorer ökar risken för trångvinkelattack vid primärt trång kammarvinkel:
- hög ålder
- kvinnligt kön
- kinesiskt, sydostasiatiskt eller inuitiskt ursprung
- kort öga
- trånga förhållanden i främre segmentet
- vissa läkemedel, mer information finns i kapitel Utlösande faktorer.
Utlösande faktorer
Systemiska läkemedel och tryckstegring
Systemiska läkemedel och farmakologisk mydriasis kan orsaka akut tryckstegring genom att de påverkar kammarvinkeln. Detta gäller vid trånga förhållanden i kammarvinkeln men inte när kammarvinkeln är öppen.
Följande systemiska läkemedel kan orsaka en akut trångvinkelattack:
- bronkvidgande astmaläkemedel (ipratropium, salbutamol)
- selektiva serotoninåterupptagshämmare (SSRI-preparat)
- tricykliska antidepressiva
- muskelrelaxantia
- centralstimulerande droger
- andra läkemedel med antikolinerg eller adrenerg verkan.
Topiramat och sulfonamider kan orsaka trång kammarvinkel på grund av uveal effusion.
Akut trångvinkelattack kan inträffa unilateralt, men även bilateralt, hos patienter under eller efter generell anestesi med curare som muskelavslappnande läkemedel.
Risken för att nämnda läkemedel orsakar kliniskt signifikant ögontryckstegring är mycket liten hos patienter med tidigare trånga kammarvinklar som har opererats för katarakt.
Diagnostisk mydriasis är generellt sett säkert och rekommenderas till alla patienter där näthinneundersökning är indicerad, eftersom risken för akut trångvinkelattack är mycket liten. Patienten bör dock informeras om att snabbt söka ögonsjukvård vid nytillkomna symtom efter undersökningen.
Utredning
Symtom
Klassiska symtom vid akut trångvinkelattack är:
- ensidigt kraftig smärta i och kring ögat – hastigt förlopp, inom några timmar
- synnedsättning – dimsyn
- huvudvärk
- illamående och kräkningar
- allmänpåverkan
- halofenomen – patienten ser regnbågsfärgade ringar runt ljuskällor
- rött öga.
Fynd
I det akuta skedet är det vanligt med högt ögontryck, nedsatt synskärpa, rött öga med stasinjektion, kornealödem, grund främre kammare, iris bombé och medelvid ljusstel pupill. I efterförloppet kan pupillavvikelser och grumlingar i främre linskapseln förekomma, så kallade glaukomflecken.
Anamnes
Tecken på genomgången trångvinkelattack kan vara att patienten upplevt ögonsmärta, med eller utan dimsyn, i samband med övergång från ljust rum till mörkt rum.
Ta anamnes på följande:
- genomgånget ögontrauma
- tidigare ögonkirurgiska ingrepp
- andra kända ögonsjukdomar, till exempel återkommande iriter
- intag av systemiska läkemedel, mer information finns under Riskfaktorer
- glasögonbehov och eventuell hyperopi (översynthet).
Långsamt tilltagande synnedsättning i anamnesen kan tyda på tilltagande katarakt med svällande lins som orsak till trångvinkelattacken.
Status
Ta sedvanlig ögonstatus och genomför relevanta undersökningar om patientens allmäntillstånd tillåter.
Undersökningar
Trång kammarvinkel diagnosticeras med gonioskopi. Det är viktigt att utesluta sekundär genes, eftersom grundorsaken då också måste åtgärdas.
Gonioskopi och indentationsgonioskopi
Använd gonioskopi för att snabbt och korrekt diagnosticera och behandla ögon med trånga kammarvinklar. Undersök alltid om möjligt båda ögonen med såväl tryckmätning som gonioskopi.
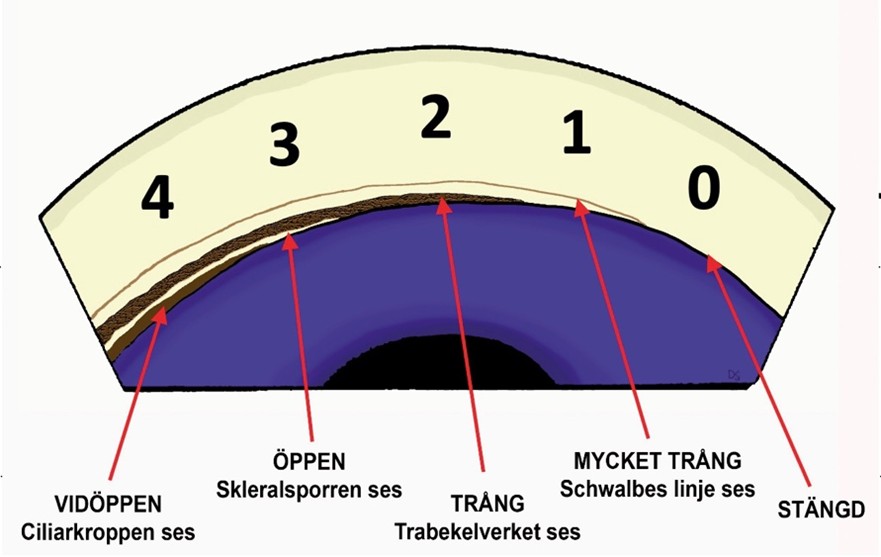
Notera det limbala kammardjupet och det centrala, axiala, kammardjupet enligt van Hericks test. Det är även viktigt att notera konturen av perifera iris, kammarvinkelns öppningsgrad (Figur 1) och fynd vid gonioskopi.
Droppa glycerol på kornea, om det inte går att gonioskopera på grund av kornealödem. Mer information finns i avsnittet Laseriridotomi.
Om gonioskopi är svår att genomföra kan diagnostik och behandling utgå från fynd i det andra ögat, eftersom ögonen ofta liknar varandra. Bedöm även pupillmotorik.
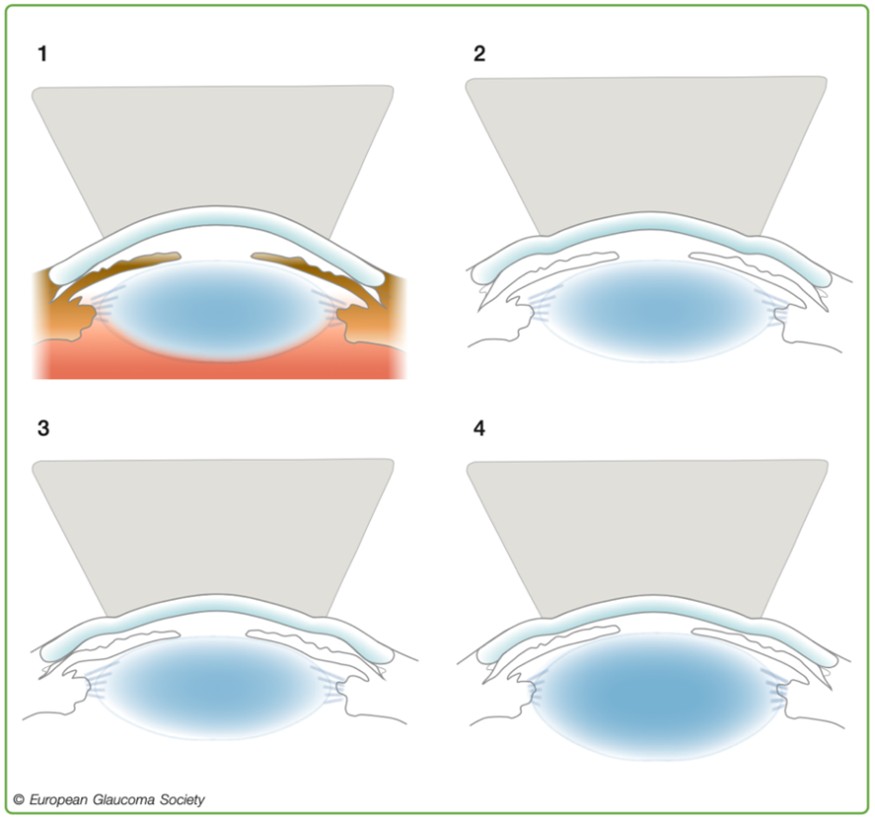
Förutom statisk gonioskopi finns även dynamisk gonioskopi (indentationsgonioskopi). Indentationsgonioskopi utförs på alla typer av ögon med trånga kammarvinklar för att skilja på appositionell (öppningsbar) och synekibetingad (icke öppningsbar) trång kammarvinkel. Vid indentationsgonioskopi används goniolins med mindre anläggningsyta mot kornea, till exempel 4-spegelgoniolins (Figur 2).
Indentationsgonioskopi används även för att diagnostisera platåiris. Vid indentation har iris ett karakteristiskt utseende, så kallat double hump sign. Den perifera buktningen orsakas av den framåtroterade ciliarkroppen och den centrala buktningen förklaras av att iris vilar på linsen.
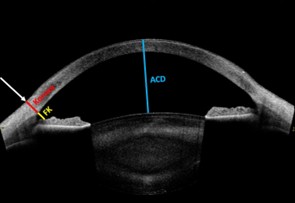
Van Hericks test
Van Hericks test är ett enkelt sätt att snabbt få en uppfattning om främre kammardjupet (Figur 3 och Tabell 2). Utför testet framför allt på patienter där misstanken om trång kammarvinkel är låg. Metoden ersätter inte gonioskopi.
Observera att axiala kammardjupet, Anterior Chamber Depth (ACD), är avståndet mellan kornealepitelet och främre linskapseln. Om det mäts endast till kornealendotelet kallas det Aqueous Depth (AQD).
Uppskattning av kammardjup
| Perifert kammardjupjämfört med kornealtjocklek (van Hericks test) | Grad enligt Shaffer | Kammarvinkel |
|---|---|---|
| ≥ ½ | 4 | Vidöppen |
| ½–¼ | 3 | Öppen |
| ¼ | 2 | Trång |
| < ¼ | 1 | Mycket trång |
| 0 | 0 | Stängd |
UBM och främre OCT
Ultraljudsbiomikroskopi (UBM) eller Optical Coherence Tomography (OCT) av främre segmentet kan vara bra hjälpmedel vid platåiris-liknande förändringar i ögon med trånga kammarvinklar.
Gonioskopi måste alltid göras. Bedömning av kammarvinkeln får inte baseras på enbart undersökning med van Hericks test, UBM eller främre OCT.
Behandling
Behandling av trångvinkelattack till följd av pupillblock
Akut tryckstegring med smärta och nedsatt syn tas om hand med hög prioritet.
Laserbehandling (perifer laseriridotomi) utförs alltid så snart hornhinnan klarnat och patientens allmäntillstånd tillåter.
Akut behandling
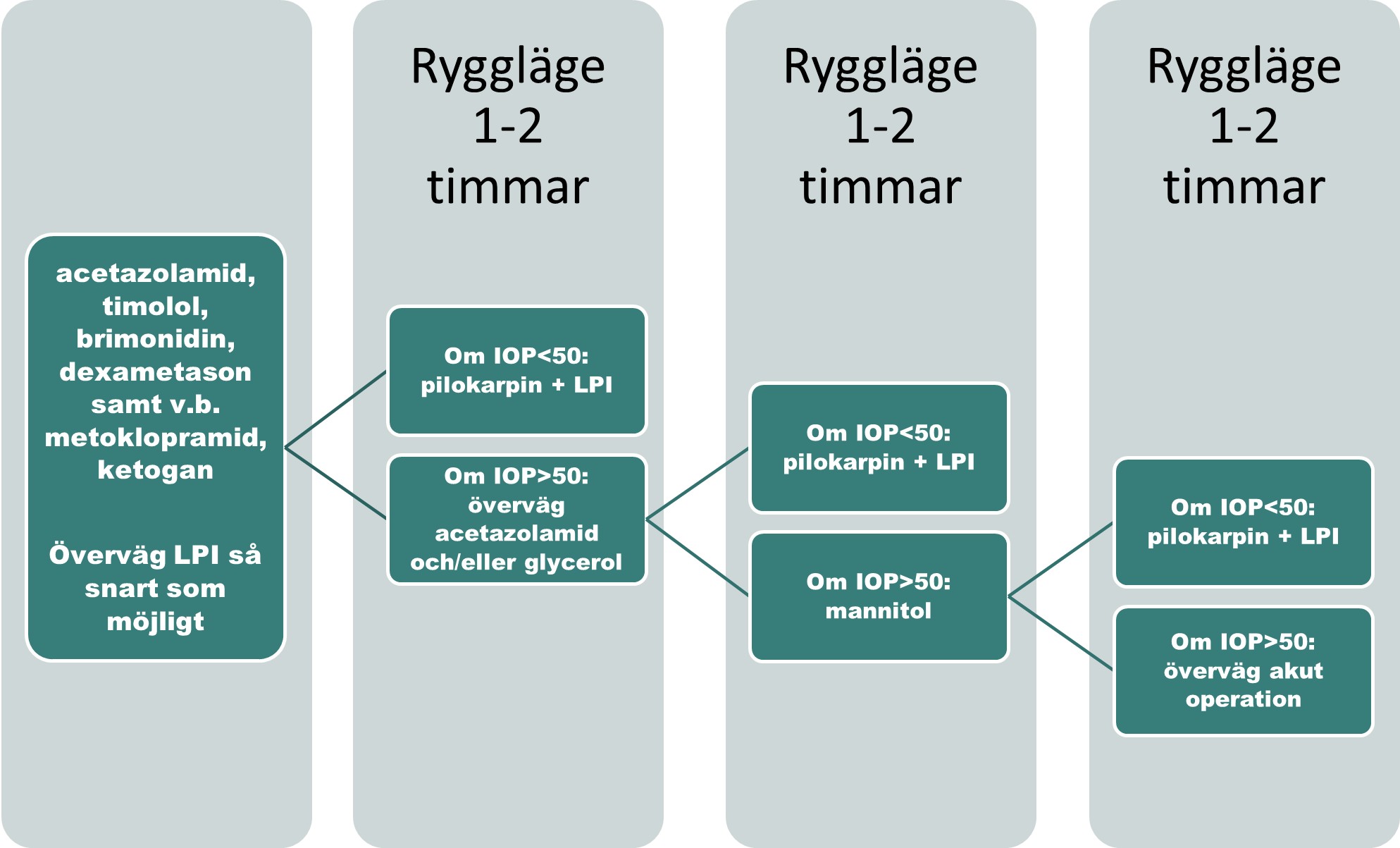
Genomför akut behandling av pupillblock enligt följande:
- Ge acetazolamid (Diamox) 500 mg (eller 10 mg/kg) i första hand intravenöst och i andra hand peroralt. Var uppmärksam på eventuell sulfa-allergi, njursvikt och sicklecellsanemi. Ge acetazolamid intravenöst i samma dos, om patienten kräks upp tabletterna. Vid behov kan dosen upprepas i det akuta skedet. Ge fortsatt akut behandling utifrån kliniskt svar och tillgång till läkemedel och behandla med:
- timolol 1 droppe (därefter 2 gånger dagligen)
- brimonidin 1 droppe (därefter 2 gånger dagligen)
- avvakta med pilokarpin då det ofta har dålig effekt initialt, och det dessutom kan orsaka en framåtrotation av ciliarkroppen som kan förvärra pupillblocket
- dexametason 1 droppe (därefter 4–6 gånger dagligen) minskar inflammationen
- vid illamående ge till exempel metoklopramid 10 mg peroralt, intramuskulärt eller långsamt intravenöst max 30 mg/dygn, mer information finns i FASS
- vid smärta kan opioider ges vid behov, mer information finns i FASS
- utför laseriridotomi så snart kornea klarnat.
- Låt patienten ligga på rygg och avvakta en till två timmar innan trycket mäts om. Är trycket mindre än 50 mmHg, behandla enligt följande:
-
-
- Ge 1 droppe pilokarpin 2 % eller 4 % var 15:e minut under en timme. Genomför därefter laseriridotomi.
-
Om trycket fortfarande är 50 mmHg eller högre, behandla enligt följande:
-
- Upprepa acetazolamid 500 mg intravenöst eller peroralt. Tänk på att maximal plasmakoncentration uppnås efter 1–3 timmar vid peroral behandling.
- Ge glycerol i styrka 85–99,5 %. 1 ml/kg motsvarar ungefär 1,25 g/kg peroralt. Glycerol kan med fördel spädas med kyld saft eller juice. Överväg att ge dropp mannitol intravenöst om patienten kräks upp glycerol.
- Låt patienten ligga på rygg och avvakta 1–2 timmar innan trycket mäts om:
-
- Om trycket är under 50 mmHg ge 1 droppe pilokarpin 2 % eller 4 % var 15:e minut under en timme.
- Om trycket fortfarande är 50 mmHg eller mer ge 500 ml mannitol intravenöst, om det inte redan givits, under 30–60 minuter. Mer information finns i bilaga 1. Kontrollera kreatinin och elektrolyter och sätt vid behov urinkateter. Om mannitol redan givits tidigare, överväg akut kirurgisk åtgärd. Mer information finns i avsnitt Kirurgisk behandling.
Topikala karbanhydrashämmare (brinsolamid, dorzolamid) ger ingen ytterligare trycksänkning utöver systemisk acetazolamid.
Ge inte apraklonidin vid akut trångvinkelattack då verkningsmekanismen är snarlik den för brimonidin, som dessutom har snabbare insättande effekt.
Undvik pilokarpin helt vid tillstånd som aqueous misdirection och fakomorf tryckstegring eftersom det kan förvärra pupillblocket.
Laseriridotomi
Laseriridotomi (laser peripheral iridotomy, LPI), ska alltid göras så snart hornhinnan klarnat. Sätt iridotomin perifert och kontrollera att den blir genomgripande. Transillumination ska finnas. Vanligen sätts två iridotomier i de övre kvadranterna eftersom de då täcks av övre ögonlocket. Behandla även det andra ögat med laseriridotomi vid trång kammarvinkel. Det kan, men behöver inte, göras akut.
Genomför laseriridotomi med Nd:YAG-laser och tänk på följande:
- droppa pilokarpin om det inte är gjort
- fokusera hellre i själva irisstromat än på ytan
- undvik alla synliga iriskärl.
Om ett kvarstående kornealt ödem stör insynen, droppa en droppe bedövning (tetracain eller oxibuprokain) i ögat och sedan några droppar glycerol 85–99,5 %. Glycerol drar ut vätska från kornea och ger en övergående lindring av ödemet. Kornea klarnar på några tiotal sekunder och möjliggör sedan laserbehandling. Laserbehandlingen görs lättast genom ett iridotomi-kontaktglas (Tabell 3).
Parametrar för laseriridotomi
| Parametrar | Inställningar |
|---|---|
| Energi | 1–6 mJ, använd minsta möjliga energi, de flesta laserapparater kräver < 5 mJ. Skada på linskapseln kan inträffa vid energi > 2 mJ. |
| Spotstorlek | 50–70 µm (fast inställd för varje lasermodell) |
| Pulser per burst | 1–3 |
Kirurgisk behandling
Gör en paracentes om trycket är högt trots ovannämnda insatser. Paracentes ger endast kortvarig trycksänkning, för en permanent lösning kan akut eller halvakut glaukomoperation utföras, till exempel trabekulektomi eller iridektomi. Avgör i samråd med glaukomkirurg när och hur operation ska utföras.
EAGLE-studien [1] visade att linsen ska tas bort på det aktuella ögat med kataraktoperation. Utför kataraktoperationen tidigast efter någon vecka när det akuta förloppet är över. Kataraktoperationen är ofta tekniskt svår på grund av kort bulblängd och trånga förhållanden, utför därför operationen planerat. Det finns inga studier som visar att linsen på det andra ögat ska opereras bort, om det inte har haft en trångvinkelattack.
Behandling av trångvinkelattacker orsakat av annat än pupillblock
Aqueous misdirection
Aqueous misdirection, även kallat malignt glaukom, kräver annan akut behandling. Vid behandling av aqueous misdirection beakta följande:
- Ge inte pilokarpin.
- Ge mydriatika (atropin, cyclopentolat).
- Ge övrig trycksänkande behandling, mer information finns i avsnitt Akut behandling.
- Testa Nd:YAG-laseriridotomi, som har bättre effekt om YAG-behandlingen även når genom iris och zonula in i glaskroppen för att skapa en passage mellan ögats främre och bakre delar.
- Tillståndet botas oftast genom vitrektomi där även en iridektomi-hyaloido-zonulektomi genomförs för att åstadkomma en passage mellan främre och bakre delen av ögat.
- Överväg cyclodiodlaser som minskar produktion av kammarvatten genom att krympa ciliarkroppen, vilket kan ha ytterligare positiv inverkan på ögontrycket.
Uttalade perifera anteriora synekier (PAS)
Det finns flera kirurgiska metoder för att lösa perifera anteriora synekier (PAS). En metod är viskogonioplastik (VGP), där tung viskoelastika mellan kornea och iris för att spränga synekierna. Goniosynekiolys (GSL) är en liknande metod, där ett instrument separerar kornea och iris. Det är oklart hur stor effekt VGP och GSL har på utflödet av kammarvattnet och ögontrycket.
Platåiris
Platåiris är ett sällsynt tillstånd där irisroten är kort och ciliarkroppen antingen stor eller ligger mer anteriort placerad än i de flesta ögon. Den perifera delen av iris hamnar då nära kornea, vilket leder till en trång kammarvinkel och risk för blockerat flöde. Centrala delen av iris påverkas mindre och det centrala kammardjupet förblir därför normalt. Platåiris kan vara svårt att diagnostisera och förbises ibland. Misstänk därför platåiris om laseriridotomi utförts utan effekt. Tillståndet behandlas med laseriridoplastik, mer information finns i Tabell 4.
Laseriridoplastik
Följande åtgärder rekommenderas vid laseriridoplastik:
- Förbehandla ögat med en droppe pilokarpin 2 % och en droppe apraklonidin 1 %.
- sätt cirka 24 effekter med ett klockslag emellan, i två rader, långt perifert i iris genom gonioskopilinsen.
- Efterbehandla med dexametason 4 gånger per dag under en vecka och boka in ett återbesök efter en månad.
Parametrar för laseriridoplastik
| Parametrar | Inställningar |
|---|---|
| Effekt | 200–400 mW |
| Spotstorlek | 200–500 µm |
| Tid | 0,3–0,6 sekunder |
Fakomorf tryckstegring
När linsen sväller vid matur katarakt grundas kammaren upp och det blir fakomorf tryckstegring. Varken iridotomi eller pilokarpin bör ges vid detta tillstånd. Utför kataraktoperation inom några dagar vilket botar tillståndet.
Uppföljning
Följande punkter ingår i uppföljningen:
- återbesök för att utvärdera den initiala behandlingen
- synfältsundersökning samt profylaktisk behandling med laseriridotomi av andra ögat.
Ta ställning till kataraktoperation och beakta följande:
- Överväg kataraktkirurgi vid akut trångvinkelattack när det akuta förloppet är över (dagar till veckor).
- Vid kroniskt trångvinkelglaukom kan det vara aktuellt med kataraktoperation:
- Vid katarakt bör operation ske skyndsamt (veckor).
- Där katarakt inte föreligger bör ändå linsextraktion övervägas och diskuteras med patienten, bland annat med hänsyn till operationsrisker och eventuell förlust av ackommodationsförmåga.
- Kataraktkirurgi i ögon med trång kammarvinkel kan innebära komplicerande faktorer som grund främre kammare, förhållandevis stor lins, kornealödem, dålig dilatation, synekier, endotelcellsförlust och dåliga zonulae. Efter genomgången trångvinkelattack kan dessa faktorer bli svårare att hantera.
- Överväg kataraktoperation av andra ögat.
Bedöm behov av fortsatt uppföljning av patienten. Långvarig uppföljning behövs sällan om ögonbehandling är avslutad och följande tre kriterier är uppfyllda:
- genomförd kataraktoperation
- normalt ögontryck utan trycksänkande ögondroppar
- avsaknad av glaukomskador.
Kloka råd
Tänk på att:
- det krävs synfältsdefekter för att ställa diagnosen trångvinkelglaukom
- genomför alltid gonioskopi
- OCT eller UBM av främre segmentet ersätter inte gonioskopi
- gör laseriridotomi på andra ögat om det föreligger liknande trånga förhållanden
- undvika att ge pilokarpin vid aqueous misdirection syndrom (malignt glaukom)
- undvika att ge acetazolamid (Diamox®) till personer med sicklecellsanemi, njursvikt eller sulfa-allergi
- undvik att utföra provokationstest för att diagnostisera trång kammarvinkel – ett negativt test utesluter inte en framtida trångvinkelattack.
Relaterad information
Kompletterande underlag
Grund för rekommendation
Grund för rekommendation
Referenser
Referenserna gäller för hela kunskapsstödet [2][3].
1. Azuara-Blanco A.J Burr J., Ramsay C.J et al., Effectiveness of early lens extraction for the treatment of primary angle closure glaucoma (EAGLE): A randomized controlled trial. The LANCET, 2016:388:1389-97.
2. European Glaucoma Society, Terminology and Guidelines for Glaucoma, 6th, 2025
3. The Royal College of Ophthalmologists, Clinical Guidelines: The Management of Angle-Closure Glaucoma, 2022.