Hitta på sidan
Idiopatisk intrakraniell hypertension – ögonuppföljning
Nationellt kliniskt kunskapsstöd med regionala tillägg.
Diagnoskoder saknas
Diagnoskoder saknas
För närvarande är diagnoskoderna inte tillgängliga.
Omfattning av kunskapsstödet
Syfte
Ett förhöjt intrakraniellt tryck kan leda till svullnad av synnervspapillerna och med tiden utveckling av synnervsatrofi med irreversibel synskada. Syn- och ögonstatus är helt centrala för bedömningen av patienten med idiopatisk intrakraniell hypertension (IIH). Resultatet av ögonundersökningarna har ofta direkt betydelse för val av behandlingsstrategi.
Syftet med detta dokument är att ge ett stöd till ögonsjukvården för att på ett enhetligt sätt bedöma och följa patienterna med IIH.
Vid IIH samarbetar flera vårdgivare inom olika specialiteter kring patienten. I regel håller neurolog eller barnneurolog i diagnostik och behandling av det förhöjda intrakraniella trycket, medan ögonspecialisten bidrar med bedömning av syn- och ögonstatus både i diagnosskedet och uppföljningen.
Detta dokument berör endast den oftalmologiska delen av sjukdomen. Det som handlar om etiologi, riskfaktorer, utredning, diagnostisering med mera beskrivs därför relativt kortfattat. Alla inblandade vårdgivare bör säkerställa så långt det är möjligt att informationen om sjukdomen och betydelsen av utredning och behandling förstås av patienten. För ögonsjukvårdens del gäller detta särskilt sjukdomens konsekvenser för synen. Särskild hänsyn bör tas till barn och ungdomar, med anpassad information, gärna med bildstöd.
Om hälsotillståndet
Vid IIH har patienten ett förhöjt intrakraniellt tryck utan att orsaken är känd. Diagnosen ställs efter att läkare har uteslutit andra orsaker till intrakraniell hypertension enligt särskilda kriterier. [1]
IIH förekommer både hos vuxna och barn. Incidensen i den vuxna befolkningen är cirka 1–2/100 000 invånare per år och ses framför allt hos postpubertala flickor med övervikt och kvinnor i åldern 20–44 år.
Vanliga symtom vid IIH är
- daglig huvudvärk
- synobskurationer (övergående sekundkorta synbortfall)
- ryggvärk
- nackvärk
- pulserande tinnitus
- yrsel
- fotofobi
- synnedsättning
- dubbelseende.
Det intrakraniella trycket leder i de flesta fall till svullnad av synnervspapillerna, men IIH utan papillödem förekommer också (så kallad IIHWOP - IIH without papilledema).
Utredning
Utreda/diagnostisera hos ögonläkare
Utredning, diagnostisering och uppföljning av en patient med IIH sköts multidisciplinärt och det är viktigt att alla vårdgivare aktivt samarbetar. Neurologen/barnneurologen är ofta den som styr behandlingen. På ögonmottagningen möter patienten ögonsjuksköterska/optiker/undersköterska som utför de undersökningar som utgör underlag för ögonläkarens bedömning av eventuell påverkanav syn, synfält och synnervspapillerna. Ögonläkaren bör tydligt rapportera förändringar av fynd vid ögonundersökningen till behandlande läkare.
Anamnes
I samband med upptäckt av papillödem, samt vid uppföljande besök behöver ögonläkaren fråga efter symtom på intrakraniell hypertension, till exempel huvudvärk, pulsatil tinnitus, visuella obskurationer, ljuskänslighet, dubbelseende och synnedsättning. Hos barn bör man aktivt fråga om förändrat beteende såsom trötthet och irritabilitet.
Status
Ögonstatus bör inkludera minst visus, synfältsundersökning och fotodokumentation av papillerna samt OCT:
- Synskärpa (bästa korrigerade).
- Fotodokumentation av papillen. Utseendet bör beskrivas och bedömas i förhållande till normalt papillutseende och föregående fotografier. Man kan här med fördel använda Friséns gradering av papillödem. I bedömningen bör man vara observant på att papillsvullnad utvecklas i mindre grad vid partiell papillatrofi och inte alls vid komplett papillatrofi. Bedömningen av Friséngrad kan också variera mellan undersökare.
- OCT (Optical Coherence Tomography) av papill och makula ger detaljinformation om dels
papillsvullnaden, dels utvecklingen av eventuell förlust av nervfiberlagret och/eller gangliecellslagret vid IIH [4]. OCT kan också bidra till att ögonläkaren får bättre uppfattning av synbortfallet särskilt när synfältsundersökningarna inte blir tillförlitliga eller inte kan genomföras, till exempel hos barn.
- Det peripapillära nervfiberlagret (pRNFL) blir förtjockat vid intrakraniell hypertension och minskar som följd av behandling av IIH [6]. Om pRNFL värdet minskar, kan det bero på minskning av intrakraniella trycket, men också vara ett tecken på tilltagande optikusatrofi. Av den anledningen behöver en förändring av pRNFL korreleras till synfunktionerna och gangliecellslagerkomplexet (GCL+ eller GCL++) i macula.
- Tjockleken på gangliecellslagerkomplexet i macula ökar inte vid förhöjt intrakraniellt tryck, men minskar vid tilltagande atrofi av synnerven.
- Förändringar som choroidala och retinala veck, förändring av papillens kontur och topografi kan också bedömas med hjälp av OCT vid intrakraniell hypertension. - Synfältsundersökning bör utföras med statisk automatiserad perimetri av det centrala synfältet, till exempel Humphrey 24–2 eller 30-2. Om detta inte kan genomföras av någon anledning, kan man använda kinetisk metod, till exempel Goldmann. Ändring av synfältsprogram bör undvikas mellan gångerna. Man bör med fördel ange ett siffermått på grad av synfältspåverkan, till exempel mean deviation eller visual field index samt bedöma synfältstestets tillförlitlighet. Vid bristande tillförlitlighet av synfältsresultatet bör undersökningen göras om. [2]
Övrigt:
- Andra orsaker till papillödem (till exempel neuroretinit, hypertensiv retinopati) och eventuell papilldrusen/pseudopapillödem måste identifieras. Särskilt viktigt är detta förstås i diagnosskedet.
- Förekomst av synlig pulsation i papillens vener talar emot aktuellt förhöjt intrakraniellt tryck.
- Färgseendeundersökning liksom afferent och efferent pupillfunktion kan också vara av värde.
- Ögonmotiliteten kan vara påverkad och bör förstås undersökas om patienten rapporterar dubbelseende. Vanligast är abduktionssvaghet med inåtskelning, men även vertikal skelning förekommer. [3]
Handläggning vid utredning
Om en patient söker för synsymtom och visar sig ha bilaterala staspapiller, behöver kontakt tas med medicinsk/neurologisk akutmottagning alternativt barnjour för att snabbt lägga upp en plan för utredning.
Utredningen och behandlingen tillhör normalt neurologspecialistens uppgifter. Ögonläkaren har en mycket viktig uppgift i att beskriva graden av papillödem, eventuell nedsatt synskärpa och synfältspåverkan. Ögonläkaren bör värdera och tydligt förmedla sin bedömning av risken för patienten att drabbas av irreversibel synskada.
Vid kraftigt papillödem, särskilt om ödemet är blekt eller om synnedsättningen och synfältspåverkan är uttalad bör kirurgisk behandling övervägas i akutskedet.
Laboratorieprover
Likvorundersökning och radiologisk diagnostik är nödvändig för att kunna ställa diagnos. Detta sker normalt via utredande klinik (neurologi/internmedicin/barnmedicin/barnneurologi).
Diagnoskod
ICD G932
Behandling
Handläggning vid behandling
Förebyggande åtgärder/egenvård
Viktminskning är en viktig del behandlingen. Framhåll med empati och stöttning möjligheten att genom viktminskning kunna slippa mediciner och operationer samt minska risken för permanent synskada. Här kan med fördel primärvården kopplas in tidigt.
Läkemedelsbehandling
Läkemedelsbehandlingen sköter normalt specialist i neurologi/intermedicin/barnmedicin/barnneurologi. Ögonläkaren bör dock förhöra sig om vilken behandling som pågår och om ändringar i behandlingen har skett mellan besöken med syftet att kunna återkoppla hur en sådan har påverkat syn- och ögonstatus.
Kirurgisk behandling
Operationer för att sänka det intrakraniella trycket kommer i fråga när symtomen progredierar trots behandling och framför allt om synen är hotad.
Vid kraftigt förhöjda likvortryck och allvarlig syn- och papillpåverkan kan kirurgi behövas redan i akutskedet. Ögonläkaren ska förse neurolog och neurokirurg ett tydligt oftalmologiskt underlag inför beslut om eventuell kirurgisk intervention.
Sjukskrivning
Behandlande läkare sjukskriver vid behov. Det innebär i praktiken att ögonläkaren sällan är den som avgör graden av arbetsoförmåga, om den inte direkt är kopplad till synnedsättningen.
Komplikationer
Patienten med IIH riskerar att drabbas av bestående synskada om papillsvullnaden inte går tillbaka tillräckligt snabbt eller om den kvarstår underbehandlad under längre tid. Ögonläkaren har ansvar för att hålla synnervernas tillstånd under uppsikt.
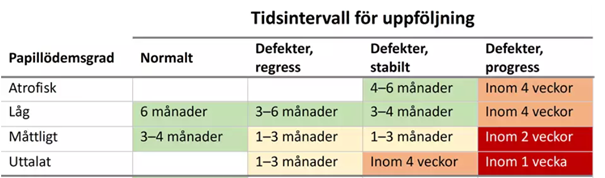
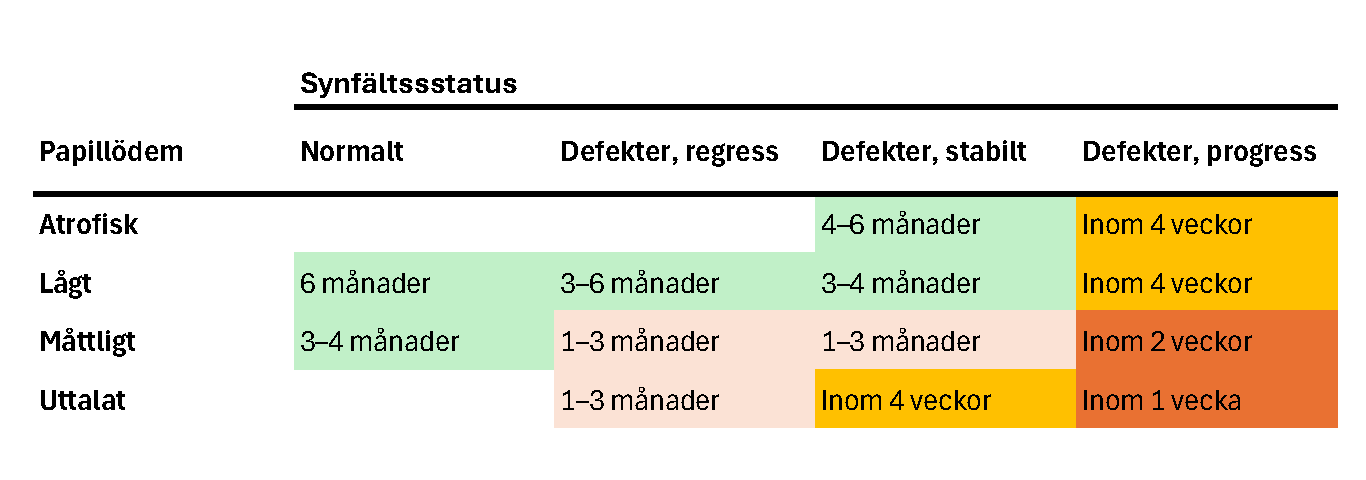
Kontrollintervallen bör anpassas till om syn- och synfältsresultaten försämras eller förbättras.
Vid klar försämring av synfälten bör tätare kontroller planeras in. Glesare kontroller kan accepteras om synfälten vid upprepad testning är på väg att förbättras.
Ökad uppmärksamhet för försämring bör föranleda tätare kontroller, tex viktuppgång, graviditet, ökade symtom och compliance-problematik.
Ögonkontrollerna kan avslutas när sjukdomen bedöms stabil utan behandling. I ögonstatus bör man som vuxen inte har uppvisat papillödem under ett år (barn <16 år minst 2 år).
Vårdnivå
Specialistmottagning för ögonsjukdomar.
Relaterad information
Grund för rekommendation
Ogonuppfoljning-vid-idiopatisk-intrakraniell-hypertension-(IIH)-grund-for-rekommendation.pdf
1. Wall M. Update on idiopathic intracranial hypertension. Neurol Clin. 2017;35(1):45-57
2. Frisen L. Swelling of the optic nerve head: A staging scheme. J Neurol Neurosurg Psychiatry1982; 45:13-18
3. Kiran Malhotra, Tanyatuth Padungkiatsagul, Heather E Moss. Optical coherence tomographyuse in idiopathic intracranial hypertension Ann Eye Sci. 2020 Mar;5:7